Инсулинаас хамааралтай чихрийн шижин (NIDDM, 2 төрлийн чихрийн шижин) - Инсулины шүүрэл, захын эд эсийн инсулины мэдрэмтгий чанар (инсулины эсэргүүцэл) -ээр тодорхойлогддог гетерогенийн өвчин.
1) удамшил - генийн гажиг (хромосом 11 - инсулины шүүрлийн зөрчил, хромосом 12 - инсулин рецепторын синтезийн сулрал, глюкозыг таних тогтолцооны генетикийн гажиг, β эсүүд эсвэл захын эдүүд) давамгайлж, ижил төстэй ихэр хоёуланд NIDDM 95-100% -д хөгждөг. тохиолдлууд.
2) илүүдэл хоол тэжээл, таргалалт - Олон тооны амархан шингээгдсэн нүүрс ус, чихэр, согтууруулах ундаа, ургамлын эсийн дутагдал бүхий илчлэг ихтэй хоол хүнс нь амьдралын хэв маягийн хамт инсулины шүүрлийг бууруулж, инсулины эсэргүүцлийг бий болгоход хувь нэмэр оруулдаг.
NIDDM-ийн эмгэг жам гурван түвшинд зөрчил гаргав.
1. Инсулины шүүрлийг зөрчих - NIDDM-ийн анхны гол согог, өвчний хамгийн эрт, тодорхой үе шатанд илэрсэн:
а) чанарын зөрчил- NIDDM-ийн тусламжтайгаар мацаг барих цусан дахь инсулины түвшин мэдэгдэхүйц буурч, проинсулин давамгайлдаг
б) кинетик эвдрэл - Эрүүл хүмүүст глюкозын эсрэг хариу арга хэмжээ авбал бифазик инсулины шүүрэл ажиглагдаж байна. Глюкозын өдөөлт хийсний дараа шүүрлийн эхний оргил эхэлдэг ба хадгалсан инсулин нь β эсийн мөхлөгт ялгарснаас үүдэн 10-р минутад дуусдаг ба шүүрлийн хоёр дахь оргил 10 минутын дараа эхэлдэг. танилцуулга дээр эсвэл 30 минутын дараа эсвэл дараа нь глюкозыг амаар уусны дараа удаан хугацааны туршид нийлэгжсэн инсулины шүүрлийг тусгаж, глюкозтой β-эсийг өдөөхөд NIDDM-ийн эхний үе байхгүй бөгөөд инсулины хоёр дахь үе шат жигд болдог.
в) тоон зөрчил - NIDDM нь Langvrhans арлын β-эсийн массын бууралт, арлуудад амилоидын ордын хуримтлал (инсулинтай нийлээд β-эсээр ялгардаг, просинулиныг инсулин болгон хувиргахад хүргэдэг), "глюкозын хоруу чанар" (архаг гипергизи) зэргээс шалтгаалан NIDDM нь хүнд инсулинопени шинж чанартай байдаг. Лангергантын арлын бүтцийн эмгэг, инсулины шүүрэл буурах гэх мэт).
2. Захын эд эсийн инсулины эсэргүүцэл:
a) урьдчилсан найруулагч - генетикийн хувьд өөрчлөгдсөн, идэвхигүй бүтээгдэхүүнтэй холбоотой
инсулины молекул эсвэл проинсулиныг инсулин руу бүрэн хөрвүүлээгүй байх
б) хүлээн авагч - идэвхитэй инсулины рецепторуудын тоо буурч, хэвийн бус рецепторуудын нийлэгжилт, антирецепторын эсрэгбие үүсэхтэй холбоотой.
в) хүлээн авагч - инсулин рецепторын тирозин киназын идэвхжил буурч, глюкозын тээвэрлэгчдийн тоо буурах (эсийн дотор глюкозын тээвэрлэлтийг хангадаг эсийн мембраны дотоод гадаргуу дээрх уураг),
Инсулины эсэргүүцлийг бий болгоход цусан дахь инсулин антагонистуудын цусны эргэлт (инсулины эсрэгбие, инсулины гормонууд: өсөлтийн даавар, кортизол, бамбай булчирхайн даавар, тиротропин, пролактин, глюкагон, КА) чухал үүрэг гүйцэтгэдэг.
3. Элэгний глюкозын үйлдвэрлэл нэмэгдэнэ - глюконеогенез нэмэгдэх, элэгний глюкозын үйлдвэрлэлийг дарангуйлах, глюкоз үүсэх циркадийн хэмнэл зөрчих (шөнийн цагаар глюкозын үйлдвэрлэл буурахгүй) гэх мэт.
NIDDM-ийн клиник илрэлүүд:
1. Дараах гомдол нь субъектив шинж чанартай байдаг:
- ерөнхий болон булчингийн сулрал (булчинд энерги, гликоген, уураг үүсэх дутагдалтай)
- цангах - DM задралын үед өвчтөн өдөрт 3-5 литр буюу түүнээс дээш ууж болно, гипергликеми их байх тусам цангах, хуурайшилт ихсэх (шингэн алдалт, шүлсний булчирхайн үйл ажиллагаа буурснаас)
- өдөр, шөнийн аль алинд нь давтамжтай, их хэмжээгээр шээх
- таргалалт - ихэнхдээ, гэхдээ үргэлж байдаггүй
- арьсны загатнах - ялангуяа бэлэг эрхтэний эмэгтэйчүүдэд
2. Объектив байдлаар эрхтэн, тогтолцооны төлөв байдал:
а) арьс:
- хуурай арьс, тургор, уян хатан чанар буурдаг
- арьсны идээт үрэвсэл, давтагдах фурункулоз, гидроэденит, хөлний эпидермофитоз
- арьсны ксантомууд (папулууд ба шаргал өнгөтэй шаргал өнгөтэй, липидээр дүүрсэн, өгзөг, доод хөл, өвдөг, тохойн үе, шуу), ксантеласма (зовхины арьсан дээрх шар өнгийн толбо).
- Рубеоз - арьсны хялгасан судасны тэлэлт, арьс нь хацар, хацар дээр (чихрийн шижингийн үрэвсэл)
- Арьсны липоид некробиоз - хөл дээр ихэнхдээ эхлээд өтгөн улаавтар хүрэн, шаргал өнгөтэй зангилаанууд буюу толботой байдаг. Тэдгээр нь хялгасан судасны эритемийн хилээр хүрээлэгдсэн байдаг. Тэдгээрийн арьс аажмаар атрофи болж, гөлгөр, гялалзсан болдог. хэсгүүд нь шархлаад, маш удаан эдгэрч, пигментацийн бүсийг үлдээдэг
б) хоол боловсруулах систем:
- periodontal өвчин, сулрах, шүд цоорох
- цулцангийн хатгалгаа, гингивит, шархлаат эсвэл афрофат стоматит
- архаг гастрит, атероскоп аажмаар хөгжиж буй duodenitis, ходоодны шүүсний шүүрэл буурах,
ходоодны гастропарез хүртэл ходоодны мотор функц буурсан
- гэдэсний үйл ажиллагааны алдагдал: суулгалт, статоррей, мелабсорбцийн синдром
- өөхний элэгний гепатоз, архаг кальцийн холецистит, цөсний сувгийн дискинези гэх мэт.
в) зүрх судасны систем:
- атеросклероз, зүрхний титэм судасны өвчин янз бүрийн хүндрэлүүдтэй эрт үед үүсэх (чихрийн шижинтэй MI өвчин тусах боломжтой. Парисионерын зүрхний гипестези синдром, ихэнхдээ дамнасан, үргэлжлэхэд хэцүү, янз бүрийн хүндрэл дагалддаг)
- артерийн гипертензи (ихэвчлэн хоёрдогч нефроангиопати, бөөрний артерийн атеросклероз гэх мэт)
- "Чихрийн шижингийн зүрх" - дисметаболик миокардийн дистрофи
ж) амьсгалын систем:
- Уушигны хатгалгаа, хүнд явцтай, байнга гардаг, хүндрэл гардаг
- уушгины хатгалгаа (уушгины микроангиопатийн улмаас)
- цочмог бронхит байнга тохиолддог бөгөөд архаг бронхит үүсэх боломжтой
д) шээсний систем: шээсний замын халдварт ба үрэвсэлт өвчин (цистит, пиелонефрит) гэх мэт.
NIDDM-ийн оношлогоо: асуулт 74-ийг үзнэ үү.
1. Хоолны дэглэм - дараахь шаардлагыг хангасан байх ёстой.
- бие махбодийн идэвхжилийн түвшингээс хамааран эрчим хүчний бүх зардлыг нөхөж, биеийн хамгийн тохиромжтой жингийн хэвийн байдлыг хангах нөхцлийг бүрдүүлж, биеийн жингээс илүүдэл жинтэй гипокалори хоолны дэглэмийг заадаг үндсэн найрлага (нүүрс ус, 24% өөх тос, 16% уураг) -ийн найрлага, харьцаанд физиологийн шинж чанартай байх. биеийн жингийн 1 кг тутамд 20-25 ккал тооцооноос
Өдөр тутмын илчлэгийн хэрэглээг дараахь хуваарилалттай 4-5 дахин их хоол: 30% - өглөөний цай, 40% - үдийн хоол, 10% - үдээс хойш зууш, 20% - оройн хоолонд
- амархан шингэцтэй нүүрс ус, архины хэрэглээг арилгаж, ургамлын эслэгийн агууламжийг нэмэгдүүлдэг
- амьтны гаралтай өөх тосны хэмжээг хязгаарлах (өөх тосны 40-50% нь хүнсний ногоо байх ёстой)
Монотерапийн хэлбэрээр хоолны дэглэмийг хэрэглэснээс хойш чихрийн шижин өвчний нөхөн олговрыг бүрэн хадгалах боломжтой байдаг.
2. Жин алдах, бие махбодийн хангалттай хөдөлгөөн (илүүдэл жинтэй бол аноректикийг хэрэглэнэ. Катехоламин, меридиа (сибутрамин) -ийг 10 мг-аар өдөрт 1 удаа, өдөрт 3-5 кг жин хасах нь оновчтой байдаг.
3. Эмийн эмчилгээ - амны хөндийн гипогликемийн эм (2-р хэлбэрийн чихрийн шижин + инсулин шаарддаг өвчтөнд хосолсон эмийн хослол бүхий эмүүд. холимог-30, хумулин профил-3, хүнс сам-25 GT нь өглөөний ба оройн хоолны өмнө давхар захиргааны горимд орно):
а) secretogens - Б-эсүүдээр дууссан инсулины шүүрлийг өдөөдөг эмүүд:
1) сульфонилморийн деривативууд - хлорпропамид (I үеийн) 250 мг / хоногт 1 эсвэл 2 тун, глибенкламид (манинил) 1.25-20 мг / өдөр, үүнд маннил 1.75 ба 3.5, глипизид, гликослазидын микрочил хэлбэрүүд орно (чихрийн шижин) өдөрт 80-320 мг, глицидон, глимепирид (Амарил) 1-8 мг / өдөр.
2) амин хүчлийн деривативууд - постпандалиалын гипергликемийн зохицуулалтад оновчтой: новонорм (репаглинид) хоолны өмнө 0.5-2 мг өдөрт 6-8 мг, старикс (натлинлинид)
б) biguanides - Глюкозын периферийн хэрэглээг нэмэгдүүлэх, глюконеогенезийг бууруулах, гэдэснээс цусан дахь глюкозын хэмжээг бууруулах замаар гэдэс дэхь глюкозын хэрэглээг нэмэгдүүлэх: N, N-диметилбигуанид (сиофор, метформин, глюкофаг) өдөрт 2 удаа 500-850 мг.
в) а-глюкозидазын дарангуйлагчид - хоол боловсруулах зам дахь нүүрс ус шингээх чадварыг бууруулна: глюкобай (акарбоз) -ийг өдөрт 3 удаа хуваасан тунгаар 150-300 мг-аар авна.
г) глитазонууд (тиосалидинедионууд, инсулин мэдрэгжүүлэгч) - захын эд эсийн инсулинд мэдрэмтгий чанарыг нэмэгдүүлэх: актос (пиоглитазон) 30 мг-аар өдөрт 1 удаа
4. NIDDM-ийн хожуу үеийн хүндрэлээс урьдчилан сэргийлэх, эмчлэх - асуудлыг амжилттай шийдвэрлэхийн тулд дараахь зүйлийг хийх шаардлагатай байна.
а) НИДДМ-ийн зохих эмчилгээ, зохих эмчилгээ хийснээр нүүрс усны солилцооны зөрчлийг нормогликеми, агликозури зэрэгт нөхөх.
б) өөх метаболизмыг зохих липид бууруулах эмчилгээний тусламжтайгаар нөхөн төлдөг: өөх тос, эм (статин, фибрат, никотиний хүчил бэлдмэл г.м.) агуулсан хоолны дэглэм.
в) цусны даралтыг хэвийн хэмжээнд байлгах (АД буулгах эм, ялангуяа нефротроп нөлөө үзүүлдэг ACE дарангуйлагчид)
g) цусны бүлэгнэлтийн болон антикоагуляцийн системийн тэнцвэрийг хангах
Хожуу үеийн хүндрэлээс урьдчилан сэргийлэхэд багтдаг нүүрс усны солилцооны тогтвортой нөхөн олговрыг удаан хугацаанд хадгалах, чихрийн шижин өвчний хожуу үеийн хүндрэлүүдийн эхний үе шатыг эрт илрүүлэх.:
1) чихрийн шижингийн ретинопати - эхний 5 жилд жилд нэг удаа суурь шинжилгээг тогтмол хийх шаардлагатай бөгөөд дараа нь 6 сар тутамд торлог судасны неплазм бүхий лазерын коагуляцийг зааж өгдөг.
2) чихрийн шижингийн нефропати - бөөрний архаг дутагдлын шинж тэмдэг илэрвэл 6 сар тутамд микроальбуминуриа тодорхойлох шаардлагатай. Амьтны уураг (өдөрт 40 гр хүртэл), натрийн хлорид (өдөрт 5 гр хүртэл), ACE дарангуйлагч, хоргүйжүүлэх эмчилгээг тогтмол хийж, үйл ажиллагаа нь доройтож байвал бөөр - гемодиализ болон бусад хүндрэлүүд.
NIDDM урьдчилан сэргийлэх: эрүүл амьдралын хэв маяг (гиподинамия, таргалалтаас зайлсхийх, архи, тамхи татах гэх мэт зүйл хэрэглэхгүй байх, зохистой хоол тэжээл, стрессийг арилгах) + хоолны дэглэм эсвэл гипергликемийн анхны тохиолдлыг тогтмол залруулах, цусан дахь сахарын түвшинг тогтмол хянах.
Чихрийн шижин өвчний хожуу (архаг) хүндрэлүүд: микроангиопати (чихрийн шижингийн ретинопати, чихрийн шижингийн нефропати), макроангиопати (чихрийн шижин хөлийн синдром), полиневропати.
Чихрийн шижингийн ангиопати - чихрийн шижин дэх судасны судасны нийтлэг гэмтэл, жижиг судас (микроангиопати) ба том, дунд калибрын артерийн (макроангиопати) хоёуланд нь тархдаг.
Чихрийн шижингийн микроангиопати - чихрийн шижин өвчний өвөрмөц шинж чанар бүхий хурц өсөлттэй жижиг судаснууд (артериолууд, хялгасан судаснууд, венулууд), тэдгээрийн бүтэц өөрчлөгдсөнөөр тодорхойлогддог (подвал мембраны зузааралт, судасны хананд гликозаминогликануудыг байрлуулах, артериол ханын гиалиноз, микротромбоз, микроаневризм хөгжүүлэх). :.
1. Чихрийн шижингийн ретинопати - чихрийн шижин өвчтэй өвчтөнүүдэд сохрохгүй байх гол шалтгаан (пролифератив бус (нүдний дотор микроаневризм, цус алдалт, хаван, хатуу эксудатууд), прололифератив (+ торлог судасны өөрчлөлт: тод байдал, таталт, гогцоо, судасны хэлбэлзэл), пролифератив (+ шинэ судасны үзэгдэл). , торлог бүрхэвчийн салст бүрхэвч, салст бүрхэвчтэй маш олон удаа цус алдах) хэлбэр, эмнэлзүйн хувьд ялаа, толбо, манан мэдрэх мэдрэмж, бүдгэрч буй объектууд буурч байна. харааны с.
Чихрийн шижингийн ретинопатийн шинжилгээ.
“Гоулд стандарт” бол суурь сандын стереоскопийн өнгөт гэрэл зураг, торлог бүрхэвчийн флюресцент ангиографи, шууд нүдний аппарат нь өнөөгийн байдлаар үзлэг хийхэд хамгийн боломжит юм.
Чихрийн шижин оношлогдсон өдрөөс хойш 1.5-2 жилийн дараа 1-р үзлэг, чихрийн шижингийн ретинопати байхгүй тохиолдолд 1-2 жилд дор хаяж 1 удаа, хэрэв боломжтой бол - жилд дор хаяж 1 удаа эсвэл түүнээс дээш удаа, жирэмсний үеийн чихрийн шижингийн ретинопатийн хослолоор , AH, CRF - бие даасан үзлэгийн хуваарь, нүдний хараа огцом буурч, нүдний эмч яаралтай үзлэг хийнэ.
Чихрийн шижингийн ретинопати эмчилгээний зарчим:
1. Эмийн эмчилгээ: нүүрс ус солилцооны хамгийн их нөхөн олговор (амаар чихрийн хэмжээг бууруулдаг эм, инсулин эмчилгээ), дагалдах хүндрэлийг эмчлэх, цусан дахь липидийн агууламж өндөртэй пролифератив чихрийн шижингийн ретинопатийн антиоксидант (никотинамид), процессын эхний үе шатанд бага молекул жинтэй гепарин
2. Чихрийн шижингийн ретинопатийн эхний үе шатанд торлог судасны фотокагуляци (орон нутгийн - лазерын бүлэгнэлтийн голомтыг эмгэг процесс буюу бүсийн цус алдалт, фокус - коагуляцыг паракуляр болон парапапиллярын бүсэд хэд хэдэн эгнээнд байрлуулна, панретиналь - пролифератив ретинопатийн үед 1200-аас 1200 хүртэл хэрэглэдэг. голомтыг торлог бүрхэвчийн хэв маягаар торлог бүрхэвчийн болон парапапиляр бүсээс торлог бүрхүүлийн экватор бүс хүртэлх бүх чиглэлд хэрэглэнэ.
3. Криокоагуляци - чихрийн шижингийн ретинопати бүхий пролифератив өвчтэй өвчтөнүүдэд зааж өгсөн бөгөөд цус алдалт, неоваскуляржилт, пролифератив эд эсийн ширүүн өсөлт нь нүдний доод хэсгийн доод хэсэгт хийгддэг ба дээд хагаст долоо хоногийн дараа үлдэгдэл алсын харааг сайжруулах, тогтворжуулах боломжийг олгодог. сохор байдал.
4. Витрэктоми - энэ нь үе мөчний болон торлог бүрхэвчийн фиброз өөрчлөлтийг дахин давтаж цус алдахад зориулагдсан болно.
2. Чихрийн шижингийн нефропати - бөөрний гломерулийн зангилаатай эсвэл сарнисан нефроангиосклерозын улмаас.
Чихрийн шижингийн нефропатийн клиник ба лабораторийн илрэлүүд.
1. Эхний үе шатанд субъектив илрэл байхгүй, клиник байдлаар илэрхийлэгдсэн үе шат, нэмэгдэж буй протеинурия, артерийн даралт ихсэх, нефротик синдром, бөөрний архаг дутагдлын дэвшилтэт клиник шинж чанарууд байдаг.
2. Микроалбуминури (шээсний альбумины ялгаруулалт, хэвийн хэмжээнээс давсан, харин протеинурийн хэмжээнд хүрдэггүй: өдөрт 30-300 мг) - чихрийн шижингийн нефропатийн хамгийн эхний шинж тэмдэг, байнгын микроальбуминури үүсч, өвчний клиникээр илэрхийлэгдсэн үе шат 5-7 жилийн дараа хөгжих болно.
3. Гиперфильтраци (GFR> 140 мл / мин) - чихрийн шижин дэх бөөрний үйл ажиллагаанд гипергликемийн нөлөөллийн эхний үр дагавар нь бөөрний гэмтэлд хүргэдэг бөгөөд чихрийн шижин өвчний үргэлжлэх хугацаа нэмэгдэхийн хэрээр GFR нь протеинурийн өсөлт, даралт ихсэх зэрэгтэй харьцуулахад аажмаар буурдаг.
Чихрийн шижингийн нефропатийн сүүл үе шатанд тогтмол протеинурия, ДФФ буурах, азотеми (креатинин ба цусны мочевин) нэмэгдэх, цусны даралт ихсэх, тогтворжих, нефротик синдром үүсэх зэрэг шинж тэмдгүүд илэрдэг.
Чихрийн шижингийн нефропатийн хөгжлийн үе шат:
1) бөөрний гиперфункц - GFR> 140 мл / мин нэмэгдэж, бөөрний цусны урсгал нэмэгдэж, бөөрний гипертрофи, хэвийн альбуминури
Хайж буй зүйлээ олсонгүй юу? Хайлтыг ашиглана уу:
Хамгийн сайн хэлсэн үг:Оюутан бол зайлшгүй байдлаа байнга орхидог хүн юм. 10160 - | 7206 - эсвэл бүгдийг нь уншаарай.
Этиопатогенез ба чихрийн шижин өвчний оношлогоо
ДЭМБ-ын шинжээчдийн үзэж байгаагаар (1999) чихрийн шижин нь инсулины шүүрлийн дутагдал, инсулины нөлөөлөл эсвэл хоёулангийнх нь дутагдалтай холбоотой архаг гипергликеми, архаг гипергликеми зэрэг шинж тэмдгүүдээр тодорхойлогддог.
Чихрийн шижин дэхь бодисын солилцооны анхдагч гажиг нь цитоплазмын мембранаар глюкоз ба амин хүчлийг инсулинээс хамааралтай эд эс рүү дамжуулах чадвар буурдаг. Эдгээр бодисыг трансмембранаар тээвэрлэхийг хориглох нь бусад бүх бодисын солилцооны өөрчлөлтийг үүсгэдэг.
Сүүлийн жилүүдэд чихрийн шижин нь генетикийн болон патофизиологийн хувьд архаг гипергликемийн гетероген синдром гэсэн ойлголт бий болсон бөгөөд түүний үндсэн хэлбэр I, II чихрийн шижин юм. Ихэнхдээ өвчний хөгжилд нөлөөлдөг хүчин зүйлүүдийг ялгах боломжгүй байдаг.
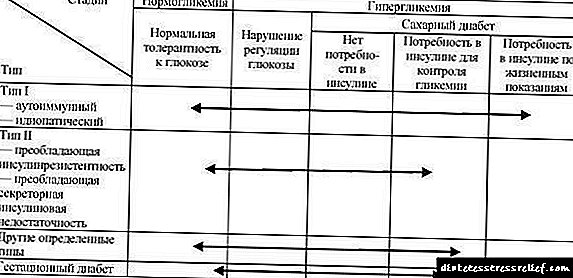
Хүн амын насанд хүрсэн хэсэгт биохимийн параметрүүд батлагдсан чихрийн шижин өвчний эмнэлзүйн илрэлүүд илэрч байгаа тул судасны хожуу үеийн хүндрэл (өндөр хөгжил нь 5-7 жилийн хугацаанд бодисын солилцооны эмгэгийн үргэлжлэх хугацаагаар илэрдэг) илэрч байсан бол 1999 онд ДЭМБ-ын мэргэжилтнүүд өвчний шинэ ангилал, шинэ зүйлийг санал болгов. чихрийн шижин өвчний лабораторийн оношлогооны шалгуур (хүснэгт. 33.1).
Глюкозын агууламж, ммоль / л (мг / дл) | Бүхэл бүтэн цус | Плазм |
| Венийн | Капилляр | Венийн | Капилляр |
| Чихрийн шижин: |
| хоосон ходоод дээр байдаг | > 6,1(> 110) | > 6,1(> 110) | > 7,0 (> 126) | > 7,0 (> 126) |
| эсвэл глюкозыг ачаалсны дараа 2 цагийн дараа эсвэл хоёулаа | > 10,0 (> 180) | > 11,1 (> 200) | > 11,1 (> 200) | > 12,2 (> 220) |
| Глюкозын хүлцэл буурдаг |
| хоосон ходоод дээр байдаг | 6.7 (> 120) ба 7.8 (> 140) ба 7.8 (> 140) ба 8.9 (> 160) ба 5.6 (> 100) ба 5.6 (> 100) ба 6, 1 (> 110) ба 6.1 (> 110) ба 6.1 (> 110) -ээс 7.0 ммоль / л (> 126 мг / дл) -ийг бусад өдрүүдэд глюкозын хэмжээг дахин тодорхойлох замаар баталгаажуулна. Тиймээс нүүрс усны солилцооны эмгэгийн биохимийн илүү хатуу шалгуурыг нэвтрүүлсэн. Хэрэв цочмог метаболизын декомпенсаци буюу чихрийн шижингийн шинж тэмдэг илэрдэггүй, бага зэргийн клиник симптоматологи байгаа бол чихрийн шижин өвчний оношийг өөр өдөр давтан шинжилгээгээр үргэлж батлах ёстой. Цусан дахь цусан дахь плазмын глюкозын хэмжээ хэвийн хэмжээнээс бага боловч оношлогооны түвшингээс доогуур байгаа хүмүүст чихрийн шижин өвчний эцсийн онош тавих, хяналтын хэмжилт хийх, эсвэл глюкозын хүлцэлийн тест (PTH). PTH нь ердийн хоолны дэглэм, бие махбодийн хөдөлгөөний цагаар өглөө, 10 цагаас өмнө биш, сүүлчийн хоол идсэнээс хойш 16 цагийн дараа хийгддэг. Туршилтаас 3 хоногийн өмнө өвчтөн өдөрт дор хаяж 250 гр нүүрс ус хүлээн авах ёстой бөгөөд энэ хугацаанд сийвэнгийн глюкозд нөлөөлдөг эмийг (глюкокортикостероид, дааврын эм, стероид бус үрэвслийн эсрэг, сахар бууруулдаг эм, адреностимулятор, зарим антибиотик, тиазидын шээс хөөх эм) хэрэглэх ёсгүй. Байна. PTH-ийн хувьд дараах үзүүлэлтүүд эхэлж байна. 1) глюкозын хэвийн хүлцэл нь глюкозын түвшин 7.8 ммоль / л (> 140 мг / дл) -аас 2 цагийн дараа гликемийн түвшингээр тодорхойлогддог боловч 11.1 ммоль / л (> 200 мг / дл) -ээс доогуур байвал чихрийн шижинг оношлох боломжийг олгодог. дараагийн судалгаагаар батлагдсан байх ёстой. Тиймээс чихрийн шижин өвчнийг мацаг барих плазмын глюкоз> 7.0 ммоль / л (> 126 мг / дл) ба бүх цусанд> 6.1 ммоль / л (> 110 мг / дл) нэмэгдэж байгааг оношлох боломжтой. Чихрийн шижингийн ангилалЧихрийн шижингийн оношлогооны шинэ шалгуур үзүүлэлтүүдийн хамт ДЭМБ-ын мэргэжилтнүүд чихрийн шижингийн шинэ ангиллыг санал болгов (Хүснэгт 33.2). Хүснэгт 33.2. Гликемийн эмгэгийн этиологийн ангилал (ДЭМБ, 1999) 2. Чихрийн шижингийн 2-р хэлбэр (инсулины эсэргүүцлийн давамгайлсан хувилбараас инсулины эсэргүүцэлтэй эсвэл үл хамаарах нууцын дутагдалтай хувилбараас) 3. Чихрийн шижингийн бусад үзүүлэлтүүд
- б-эсийн үйл ажиллагааны генетикийн гажиг
- инсулины үйл ажиллагааны генетикийн согог
- нойр булчирхайн үрэвсэл
- эндокринопати
- эм, химийн бодисоос үүдэлтэй чихрийн шижин
- халдвар
- Дархлаажуулалттай чихрийн шижин өвчний ер бусын хэлбэрүүд
- заримдаа бусад чихрийн шижинтэй холбоотой генетикийн хам шинжүүд 4. Жирэмсний чихрийн шижин
|
Тэмдэглэл: Глюкозын хүлцэл ба гестатик чихрийн шижин өвчний алдагдлын хэлбэрийг агуулна."Инсулинаас хамааралтай" ба "инсулинээс хамааралтай чихрийн шижин" гэсэн нэр томъёог хэрэглэхгүй байх, зөвхөн "I ба II төрлийн чихрийн шижин" гэсэн нэрсийг л үлдээх санал болгож байна. Энэ нь эдгээр хэлбэрийн эмгэг жам, одоо байгаа эмчилгээг харгалзан үзээгүйтэй холбоотой юм. Үүнээс гадна инсулинээс хамааралгүй хэлбэрээс бүрэн хамааралтай болох шилжилт нь өвчтөний амьдралын янз бүрийн үе шатанд тохиолдож болно (Хүснэгт 33.3).
Хүснэгт 33.3. Гликемийн эмгэг: этиологийн төрөл ба клиник үе шат (ДЭМБ, 1999)
Хамгийн түгээмэл төрөл I ба II чихрийн шижин бөгөөд нийт чихрийн шижин өвчний 90 гаруй хувийг эзэлж байна.
Чихрийн шижин өвчний I төрөлд удамшлын гаралтай хүн амын нойр булчирхайн булчирхайн арлын β-эсүүд устах, дархлаа судлалын эмгэгийн суурьтай холбоотой нүүрс усны солилцооны эмгэг орно.
Өвчтөн 30 нас хүртэлх, үнэмлэхүй инсулины дутагдал, кетоацидозын хандлага, экзоген инсулин хэрэглэх шаардлагатай байдаг.
Дархлааны эсүүд эсвэл аутоиммун үйл явцын улмаас б эсийн эсүүд устаж, буурч байвал чихрийн шижин өвчнийг аутоиммун гэж үздэг. Чихрийн шижингийн I хэлбэр нь янз бүрийн аутоитганизмууд байдаг.
Урьдчилан таамаглах чадварыг HLA цогцолбор DR3, DR4 эсвэл DR3 / DR4 генүүд болон HLA DQ хэсгийн тодорхой аллелуудтай хослуулан хэрэглэдэг. I хэлбэрийн чихрийн шижин (аутоиммун) нь б эсийг бүрэн устгахын тулд инсулин хэрэглэх шаардлагагүй, нормогликемиас хөгжлийн үе шатыг даван туулж болзошгүйг онцлон тэмдэглэв. Б эсийн хэмжээ буурах эсвэл бүрмөсөн алга болох нь инсулины бүрэн хамааралтай болоход өвчтөнгүйгээр кетоацидоз, кома үүсэх хандлагатай байдаг. Хэрэв этиологи ба эмгэг жам нь тодорхойгүй бол I хэлбэрийн чихрийн шижин өвчний ийм тохиолдлыг "идиопатик" чихрийн шижин гэж нэрлэдэг.
Чихрийн шижингийн II хэлбэрт нүүрс усны солилцооны эмгэг, инсулины эсэргүүцлийн зэрэг болон инсулины шүүрлийн дутагдлын хоорондох харилцан хамаарлын янз бүрийн зэрэг дагалддаг. Дүрмээр бол, II хэлбэрийн чихрийн шижин өвчний үед эдгээр хоёр хүчин зүйл нь өвчний эмгэг процессд оролцдог бөгөөд өвчтөн бүрт өөр өөр харьцаатай байдаг.
II хэлбэрийн чихрийн шижин нь 40 жилийн дараа ихэвчлэн илэрдэг. Ихэнх тохиолдолд өвчин нь аажмаар аажмаар, чихрийн шижингийн кетоацидоз үүсдэг. Дүрмээр бол эмчилгээ нь амь насыг аврахын тулд инсулины яаралтай эмчилгээ шаарддаггүй. Чихрийн шижингийн II хэлбэрийг хөгжүүлэхэд (чихрийн шижин өвчний нийт тохиолдлын 85 орчим хувь) генетик (гэр бүлийн) хүчин зүйл чухал ач холбогдолтой юм.
Ихэнх тохиолдолд өвлөлтийг полиген гэж үздэг. Уламжлалт жинтэй өвчтөнд чихрийн шижингийн өвчлөл нас ахих тусам нэмэгдэж, 50-аас дээш насны хүмүүст 100 хувь хүрч байна.
II хэлбэрийн чихрийн шижинтэй өвчтөнүүд өндөр гипергликемийн хувьд инсулинаар эмчилдэг боловч инсулин аяндаа кетоацидозоор татагдах нь бараг байдаггүй.
Метаболизын синдром
II хэлбэрийн чихрийн шижин өвчний үед өдөөн хатгалгын чухал үүрэг нь таргалалт, ялангуяа хэвлийн хэлбэрийн үүрэг гүйцэтгэдэг.
Энэ төрлийн чихрийн шижин нь гиперсинсулинеми, эд эсийн инсулины эсэргүүцэл нэмэгдэх, элэгний глюкозын үйлдвэрлэл нэмэгдэх, эсийн дэвшилтэт эсийн дутагдалтай холбоотой.
Инсулины эсэргүүцэл нь араг ясны булчин, өөхний эд, элэг зэрэг инсулин мэдрэмтгий эдэд үүсдэг. Инсулины хэмжээ ба таргалалтын хоорондын холбоо сайн мэддэг.
Таргалалтын гиперинсулинизмын үед цусан дахь соматостатин, кортикотропин, чөлөөт өөхний хүчил, шээсний хүчил болон бусад эсрэг заагч хүчин зүйлс нэмэгдсэн нь цусны сийвэн дэх глюкоз ба инсулины түвшин, нөгөө талаас "физиологийн" мэдрэмжийг бий болгодог. өлсгөлөн. Энэ нь липогенезийг липолизийн давамгайлал руу хөтөлдөг. Таргалалт дахь инсулины инсулины эсэргүүцлийг плазмын инсулины түвшинг нэмэгдүүлдэг.
Чихрийн шижингийн өвөрмөц хоол хүнс байхгүй боловч ханасан өөх тосны хэмжээ ихсэж, эслэг хангалтгүй байх нь инсулины мэдрэмж буурахад нөлөөлдөг.
Таргалалт хэвээр байгаа ч биеийн жин 5-10% буурч байгаа нь рецепторын согогийг засах, плазмын инсулины концентраци буурах, гликемийн түвшин буурах, атерогенийн липопротеин, өвчтөний ерөнхий байдал сайжирч байна.
Зарим таргалалттай өвчтөнүүдэд чихрийн шижин өвчний явц инсулины дутагдал харьцангуйгаас үнэмлэхүй хэмжээгээр нэмэгдсээр байна. Тиймээс таргалалт нь нэг талаас чихрийн шижин өвчний эрсдэлт хүчин зүйл болдог бол нөгөө талаас түүний эрт илрэл юм. Чихрийн шижингийн II хэлбэр нь эмгэг төрүүлэгч гетероген юм.
1999 оны ДЭМБ-ын тайланд судасны хүндрэлийн чухал хүчин зүйл болох бодисын солилцооны хам шинжийн тухай ойлголтыг танилцуулжээ.
Бодисын солилцооны синдромын талаар тохирсон тодорхойлолт дутагдаж байгаа боловч түүний үзэл баримтлалд дараахь хоёр буюу түүнээс олон бүрэлдэхүүн хэсгүүд орно.
- глюкозын солилцооны эмгэг, чихрийн шижингийн дутагдал,
- инсулины эсэргүүцэл,
- цусны даралт 140/90 мм RT-ээс дээш гарах. Урлаг.
- триглицерид ба / эсвэл бага холестерол ихэссэн бага нягтралтай липопротеин(LDL),
- хэт таргалалт,
- микроальбуминури 20 мкг / мин-ээс их.
Таргалалттай өвчтөнд биеийн жинг бууруулахад чиглэсэн хоолны дэглэмийн хатуу арга хэмжээ авах, бодисын солилцооны синдромын эрсдэлт хүчин зүйлүүдэд өртөх нь гликемийн хэмжээг хэвийн болгох эсвэл багасгах, хүндрэлийн давтамжийг бууруулахад хүргэдэг.
Чихрийн шижин өвчний хүндрэл
Олон тооны өвчтөнүүд (5%) нь нүүрс усны солилцооны нөхөн олговрын зэргээс үл хамааран хүндрэлүүд ихээхэн эрсдэлтэй байдаг ба өвчтөнүүдийн бусад хэсэгт (20-25%) генетикийн урьдал эмгэгийн улмаас хүндрэл нь ховор ажиглагддаг.
Ихэнх өвчтөнүүдэд (70-75%) генетикийн урьдал нөхцөл байдал өөр өөр байж болох бөгөөд эдгээр өвчтөнүүдэд нүүрс усны солилцооны сайн нөхөн олговрыг хадгалдаг нь ангиопати, нейропати эмчилгээний явцад тодорхой дарангуйлдаг нөлөөтэй байдаг.
Чихрийн шижингийн ангиопати (макро ба микроангиопати) ба нейропати нь чихрийн шижин өвчний хэлбэрээс үл хамааран хамгийн хүнд хэлбэрийн илрэл юм. Эдгээр эмгэгийн хөгжилд тэд уургийн гликаци (ферментийн бус үр дүнд глюкозын молекулд холбогддог бөгөөд эцсийн шатанд инсулин хамааралгүй эд эсэд эсийн үйл ажиллагааны өөрчлөлтөд ордог химийн урвал), цусны реологийн шинж чанар өөрчлөгдөхөд ихээхэн ач холбогдол өгдөг.
Гемоглобины уургийн гликаци нь хийн тээвэрлэлт тасалдахад хүргэдэг. Үүнээс гадна, мембраны уургийн бүтцийг зөрчсөний улмаас подвалын мембраны өтгөрөлт үүсдэг. Чихрийн шижинтэй өвчтөнд цусан дахь сийвэн, липопротеин, захын мэдрэл, холбогч эдийн бүтцэд уураг агуулсан глюкозын нэгдлийг нэмэгдүүлэх үйл явц илэрсэн.
Гликацийн түвшин нь глюкозын агууламжтай шууд пропорциональ байна. Гликозилжсэн гемоглобин (HbA1b, HbA1c) -ийг нийт гемоглобины агууламжийн хувиар тодорхойлох нь чихрийн шижинтэй өвчтөнд нүүрс усны солилцооны нөхөн төлөлтийн байдлыг үнэлэх стандарт арга болжээ. Тогтмол ба маш өндөр гипергликеми бүхий тохиолдолд бүх гемоглобины 15-20% нь гликацид орж болно. Хэрэв HbA1-ийн агууламж 10% -иас хэтрэх юм бол чихрийн шижингийн ретинопати үүсэх нь урьдчилсан дүгнэлт болно.
Ангио ба нейропати үүсэхийг хариуцдаг бөгөөд инсулин бие даасан эдийн эсэд глюкозыг хэт их хэмжээгээр агуулдаг гэж үздэг. Энэ нь эсийн доторхи осмосын даралтыг өөрчилдөг циклийн спирт сорбитолын хуримтлагдахад хүргэдэг бөгөөд ингэснээр хаван болон сулралтай үйл ажиллагааг хөгжүүлэхэд хувь нэмэр оруулдаг. Сорбитолын эсийн доторхи хуримтлал нь мэдрэлийн систем, торлог бүрхэвч, линз, том судасны хананд үүсдэг.
Чихрийн шижин дэх микротромби үүсэх эмгэг төрүүлэгч механизм нь гомеостазын эмгэг, цусны зуурамтгай чанар, бичил эргэлтийн эмгэг: ялтас ихсэх, тромбоксан А2, суларсан простациклиний синтез, цусан дахь фибринолитик идэвхжил юм.
Ихэнх чихрийн шижинтэй өвчтөнүүд нефропати үүсгэдэг. Үүнд чихрийн шижингийн гломерулосклероз, нефроангиосклероз, пиелонефрит гэх мэт орно. Микро болон макроангиопати нь эдгээр хүндрэлийн хөгжилд нөлөөлдөг. Сүүлийн жилүүдэд чихрийн шижин өвчтэй өвчтөнд шээсэнд уураг агуулагдах, бөөрний эцсийн хувь тавилан хоёрын хооронд тодорхой харьцаатай байдаг.
Хөндлөнгийн өвчнөөс бусад тохиолдолд микроальбуминури илрэх нь чухал юм. Альбумины ялгаралтын түвшин 20 мкг / мин-ээс их байх нь микроальбуминурийн оношлогооны шинж тэмдэг бөгөөд альбумин ба креатинины хэмжээ 3-аас дээш байвал шөнийн цагаар ялгарах түвшинг 30 мкг / минутаас илүү найдвартай тооцоолох боломжийг олгодог.
Доод мөчдийн өөрчлөлт нь чихрийн шижин хөлийн синдромоор ялгагдана. Доод мөчний ампутыг чихрийн шижин өвчтэй өвчтөнүүдэд хүн амынхаас 15 дахин их хийдэг.
Чихрийн шижингийн хөлний синдромын өвчлөл нь нас, өвчний үргэлжлэх хугацаа, гликеми, тамхи татах, артерийн даралт ихсэх зэрэгтэй хамааралтай байдаг. Чихрийн шижингийн хөлний синдром нь микроангиопати, полиневропати, доод мөчдийн том ба дунд судасны атеросклероз (макроангиопати), эсвэл эдгээр хүчин зүйлсийн хавсарсантай холбоотой биш юм.
Чихрийн шижингийн удаан хугацааны декомпенсаци нь дагалдах өвчний явцыг улам дордуулж, дархлаа буурах, халдварт ба үрэвсэлт үйл явц, тэдгээрийн архаг явцтай болоход хүргэдэг.
II хэлбэрийн чихрийн шижинтэй олон эмч нар хөнгөн явцтай өвчний эмгэг гэж үздэг гэдгийг тэмдэглэх нь зүйтэй. Олон улсын чихрийн шижин судлаачдын холбооны Европын товчоо, ДЭМБ-ын Европын товчоо 1998 онд Хүснэгтэд үзүүлсэн II хэлбэрийн чихрийн шижинтэй өвчтөнүүдэд бодисын солилцоо, хүндрэлийн эрсдлийг бууруулах шинэ шалгуурыг санал болгов. 33.4.
Хүснэгт 33.4. Нөхөн олговрын шалгууруудчихрийн шижинтөрөл II
Венийн цусны сийвэн дэх глюкоз Хоосон ходоод дээр / хоолны өмнө ммоль / л (мг / дл) 6.1 (> 110)> 7.0 (> 126)
Өвчний этиологи
1-р хэлбэрийн чихрийн шижин нь удамшлын өвчин боловч генетикийн урьдал эмгэг нь түүний хөгжлийг гуравны нэгээр тодорхойлдог. Ээжийн чихрийн шижин өвчтэй хүүхдэд эмгэг судлалын магадлал 1-2% -иас ихгүй, өвчтэй аав - 3-6%, ах дүү - 6% орчим байна.
Нойр булчирхайн гэмтэлийн нэг ба хэд хэдэн хошин тэмдэглэгээ, үүнд Langerhans-ийн арлын эсрэгбиемийг өвчтөний 85-90% -д илрүүлдэг.
- глютаматын декарбоксилаза (GAD) -тай холбоотой эсрэгбие,
- тирозин фосфатазын эсрэгбие (IA-2 ба IA-2 бета).
Энэ тохиолдолд бета эсийг устгахад гол ач холбогдол нь эсийн дархлааны хүчин зүйлүүдэд өгдөг. 1-р хэлбэрийн чихрийн шижин нь ихэвчлэн DQA ба DQB зэрэг HLA-ийн хаплототоптай холбоотой байдаг.
Ихэнхдээ энэ төрлийн эмгэгийг аутоиммун дотоод шүүрлийн эмгэгүүдтэй хослуулдаг, жишээлбэл, Аддисоны өвчин, аутоиммун тиреоидит. Эндокрин бус этиологи нь мөн чухал үүрэг гүйцэтгэдэг.
- витилиго
- ревматологийн эмгэг
- халцрах
- Кроны өвчин.
Чихрийн шижингийн эмгэг жам
 1-р хэлбэрийн чихрийн шижин нь аутоиммун үйл явц нь нойр булчирхайн бета эсийн 80-аас 90% -ийг устгах үед мэдрэгддэг. Түүнээс гадна, энэхүү эмгэг процессийн эрчим, хурд үргэлж өөр өөр байдаг. Ихэнх тохиолдолд хүүхэд, залуу хүмүүст өвчний сонгодог хэлбэрийн үед эсүүд маш хурдан устдаг бөгөөд чихрийн шижин хурдан илэрдэг.
1-р хэлбэрийн чихрийн шижин нь аутоиммун үйл явц нь нойр булчирхайн бета эсийн 80-аас 90% -ийг устгах үед мэдрэгддэг. Түүнээс гадна, энэхүү эмгэг процессийн эрчим, хурд үргэлж өөр өөр байдаг. Ихэнх тохиолдолд хүүхэд, залуу хүмүүст өвчний сонгодог хэлбэрийн үед эсүүд маш хурдан устдаг бөгөөд чихрийн шижин хурдан илэрдэг.
Өвчний эхэн үе ба анхны клиник шинж тэмдгүүдээс эхлээд кетоацидоз эсвэл кетоацидотик кома үүсэх хүртэл хэдэн долоо хоногоос илүү хугацаа өнгөрөхгүй.
Бусад тохиолдолд маш ховор тохиолддог, 40-өөс дээш насны өвчтөнд өвчин нууцаар дамждаг (аутоиммун чихрийн шижин Лада).
Түүнээс гадна, ийм нөхцөлд эмч нар чихрийн шижингийн 2 хэлбэрийг оношилж, өвчтөнүүдэд инсулины дутагдлыг сульфонилмоурын бэлдмэлээр нөхөхийг зөвлөж байна.
Гэсэн хэдий ч цаг хугацаа өнгөрөхөд даавар туйлын дутагдалтай шинж тэмдэг илэрч эхэлдэг.
- кетонури
- жингээ алдах
- Цусан дахь сахарын хэмжээг бууруулах зорилгоор шахмалыг тогтмол хэрэглэх арын дэвсгэр дээр илэрхий гипергликеми.
1-р хэлбэрийн чихрийн шижин өвчний эмгэг жам нь гормоны туйлын дутагдалд суурилдаг. Инсулинаас хамааралтай эдэд (булчин, өөх тос) элсэн чихэр хэрэглэх боломжгүй тул эрчим хүчний дутагдал үүсч, улмаар липолиз, протеолиз илүү эрчимтэй болдог. Үүнтэй төстэй үйл явц нь жин хасахад хүргэдэг.
Гликемийн хэмжээ ихсэх тусам гиперосмоляр байдал үүсч, осмотик шээс хөөх, шингэн алдалт дагалддаг. Эрчим хүч, дааврын дутагдалд орсноор инсулин нь глюкагон, кортизол, өсөлтийн дааврыг ялгаруулдаг.
Гликеми нэмэгдэж байгаа хэдий ч глюконеогенезийг өдөөдөг. Өөхний эдэд липолиз хурдасгах нь өөх тосны хүчлийн хэмжээ мэдэгдэхүйц нэмэгдэхэд хүргэдэг.
Хэрэв инсулины дутагдал байвал элэгний липосинтетик чадвар буурч, өөх тосны хүчил кетогенезийн ажилд идэвхтэй оролцдог. Кетонуудын хуримтлал нь чихрийн шижингийн кетозын хөгжил, түүний үр дагаварт хүргэдэг - чихрийн шижингийн кетоацидоз.
Шингэн алдалт, ацидозын явц нэмэгдэж буй нөхцөлд кома үүсч болно.
Хэрэв эмчилгээ байхгүй бол (хангалттай инсулин эмчилгээ, нөхөн сэргээх) бараг 100% тохиолдолд үхэлд хүргэдэг.
1-р хэлбэрийн чихрийн шижин өвчний шинж тэмдэг
Энэ төрлийн эмгэг нь нэн ховор тохиолддог - өвчний нийт тохиолдлын 1.5-2% -иас ихгүй байна. Насан туршид тохиолдох эрсдэл 0.4% байна. Ихэнхдээ ийм өвчнийг 10-13 насныханд оношлодог. Эмгэг судлалын илрэлийн дийлэнх хэсэг нь 40 жил хүртэл тохиолддог.
Хэрэв энэ тохиолдол ердийн, ялангуяа хүүхэд, залуучуудын дунд тохиолдвол өвчин нь симптоматик шинж тэмдгээр илэрхийлэгдэх болно. Энэ нь хэдэн сар, хэдэн долоо хоногт хөгжиж болно. Халдварт болон бусад дагалддаг өвчин нь чихрийн шижин өвчний илрэлийг өдөөж болно.
Шинж тэмдгүүд нь бүх төрлийн чихрийн шижин өвчний онцлог шинж чанартай байх болно.
- полиурия
- арьс загатнах,
- полидипси.
Эдгээр шинж тэмдгүүд нь ялангуяа 1-р хэлбэрийн өвчний үед тод илэрдэг. Өдрийн турш өвчтөн дор хаяж 5-10 литр шингэн ууж, ялгаруулж болно.
Энэ төрлийн өвөрмөц онцлог нь огцом турах бөгөөд 1-2 сарын дотор 15 кг хүрч чаддаг. Үүнээс гадна өвчтөн дараахь өвчнөөс зайлсхийх болно.
- булчингийн сулрал
- нойрмоглох
- гүйцэтгэл буурсан.
 Хамгийн эхэнд тэрээр хоолны дуршилыг үндэслэлгүй өсгөхөд саад болж магадгүй бөгөөд кетоацидоз нэмэгдэх үед хоолны дуршилгүй болдог. Өвчтөн амны хөндийээс ацетоны үнэр үнэртэх болно (жимсний үнэр байж болно), дотор муухайрах, псевдоперитонит - хэвлийн өвдөлт, хүчтэй шингэн алдалт зэрэг нь комагийн шалтгаан болдог.
Хамгийн эхэнд тэрээр хоолны дуршилыг үндэслэлгүй өсгөхөд саад болж магадгүй бөгөөд кетоацидоз нэмэгдэх үед хоолны дуршилгүй болдог. Өвчтөн амны хөндийээс ацетоны үнэр үнэртэх болно (жимсний үнэр байж болно), дотор муухайрах, псевдоперитонит - хэвлийн өвдөлт, хүчтэй шингэн алдалт зэрэг нь комагийн шалтгаан болдог.
Зарим тохиолдолд 1-р хэлбэрийн чихрийн шижин өвчний анхны шинж тэмдэг нь хүүхдийн сэтгэцийн дэвшилтэт хөгжил юм. Өвчин эмгэгийн үед (мэс заслын эсвэл халдварт) үүссэн нөхцөлд хүүхэд комад унаж магадгүй юм.
35-аас дээш насны өвчтөн чихрийн шижин өвчтэй (ховорхон аутоиммун чихрийн шижинтэй) өвчтэй байх нь ховор тохиолддог бөгөөд өвчин тийм ч тод мэдрэгддэггүй, ердийн цусан дахь сахарын шинжилгээний үеэр санамсаргүйгээр оношлогддог.
Хүн жингээ хасахгүй, полиури, полидипси нь дунд зэрэг болно.
Нэгдүгээрт, эмч 2-р хэлбэрийн чихрийн шижин өвчнийг оношилж, шахмал дахь элсэн чихрийг бууруулах эмээр эмчилж эхэлнэ. Энэ нь хэсэг хугацааны дараа өвчний нөхөн олговрыг баталгаажуулах болно. Гэсэн хэдий ч хэдэн жилийн дараа, ихэвчлэн 1 жилийн дараа өвчтөнд нийт инсулины дутагдал нэмэгдсэний улмаас шинж тэмдэг илэрдэг.
- жингийн огцом алдагдал
- кетоз
- кетоацидоз
- элсэн чихрийн хэмжээг шаардлагатай түвшинд барих чадваргүй болох.
Чихрийн шижингийн оношлогооны шалгуур үзүүлэлт
Өвчин 1-р хэлбэр нь тод шинж тэмдгээр илэрдэг бөгөөд эмгэг нь ховор байдаг тул цусан дахь сахарын хэмжээг оношлох скрининг судалгаа хийгддэггүй. Ойр дотны хүмүүст чихрийн шижингийн 1-р хэлбэр үүсэх магадлал бага бөгөөд энэ нь өвчний анхдагч оношлогооны үр дүнтэй аргууд байхгүйгээс тэдгээрийн эмгэг судлалын иммуногенетик шинж тэмдгийг нарийвчлан судлах нь зохисгүй болохыг тодорхойлдог.
Ихэнх тохиолдолд уг өвчнийг илрүүлэх нь үнэмлэхүй инсулины дутагдлын шинж тэмдэгтэй өвчтөнүүдэд цусан дахь сахарын хэмжээ их хэмжээгээр нэмэгдэхэд чиглэнэ.
Өвчинг илрүүлэх аман шинжилгээ нь маш ховор байдаг.
Сүүлийн газар бол ялгавартай оношлогоо биш юм. Эргэлзээтэй тохиолдолд оношийг баталгаажуулах, ялангуяа чихрийн шижин өвчний 1-р хэлбэрийн тодорхой, тод шинж тэмдэг, ялангуяа залуу насандаа илрээгүй тохиолдолд дунд зэргийн гликеми илрүүлэх шаардлагатай.
Ийм оношлогооны зорилго нь өвчнийг бусад чихрийн шижин өвчнөөс ялгахад оршино. Үүнийг хийхийн тулд базаль С-пептидийн түвшинг тодорхойлох аргыг хэрэглээд хоол идсэнээс 2 цагийн дараа хэрэглэнэ.
Хоёрдмол утгатай тохиолдлын шууд бус оношлогооны шалгуур нь 1-р хэлбэрийн чихрийн шижингийн дархлаа судлалын тэмдгийг тодорхойлох явдал юм.
- нойр булчирхайн үрэвслийн эсрэг эмүүд,
- глутамат декарбоксилаза (GAD65),
- тирозин фосфатаза (IA-2 ба IA-2P).
Эмчилгээний горим
Аливаа төрлийн чихрийн шижин өвчний эмчилгээг 3 үндсэн зарчимд үндэслэнэ.
- цусан дахь сахарын хэмжээг бууруулах (бидний тохиолдолд инсулин эмчилгээ)
- хоолны дэглэм
- өвчтөний боловсрол.
1-р хэлбэрийн эмгэг судлалын инсулинтай эмчилгээ нь орлох шинж чанартай байдаг. Үүний зорилго нь хүлээн авсан нөхөн олговрын шалгуурыг авахын тулд инсулины байгалийн шүүрлийг хамгийн ихээр дуурайдаг. Эрчимжүүлсэн инсулин эмчилгээ нь дааврын физиологийн үйлдвэрлэлийг хамгийн ойролцоо байдлаар хийх болно.
Гормоны өдөр тутмын хэрэгцээ нь түүний үндсэн шүүрлийн түвшинтэй тохирч байх болно. Хордлогын дундаж хугацаа бүхий 2 эм эсвэл Гларгин урт инсулин 1 тарилга хийснээр биеийг инсулинаар хангаж чадна.
Суурийн гормоны нийт хэмжээ нь эмийн өдөр тутмын хэрэгцээний талаас илүү байх ёсгүй.
Инсулины bolus (хоол тэжээлийн) шүүрлийг хүний гормоныг хоолны өмнө хийсэн богино буюу хэт богино хугацаанд тарина. Энэ тохиолдолд тунг дараахь шалгуур үзүүлэлтүүдээр тооцно.
- хоолны үеэр хэрэглэх нүүрс усны хэмжээг ихэсгэхэд хүргэдэг.
- инсулин тарилга хийхээс өмнө тодорхойлсон цусан дахь сахарын хэмжээг (глюкометр ашиглан хэмждэг).
Чихрийн шижин өвчний 1-р хэлбэрийн илрэл даруй, эмчилгээ нь хангалттай удаан хугацаагаар эхэлмэгц инсулины бэлдмэлийн хэрэгцээ бага байх бөгөөд 0.3-0.4 U / кг-аас бага байх болно. Энэ үеийг "бал сар" буюу байнгын сэргэлтийн үе гэж нэрлэдэг.
Бета эсээс амьд үлдэх замаар инсулины үйлдвэрлэлийг дарангуйлдаг гипергликеми ба кетоацидозын үе шат эхэлсний дараа дааврын болон бодисын солилцооны үйл ажиллагааны алдагдлыг инсулины тарилгаар нөхдөг. Уг эм нь нойр булчирхайн эсийн үйл ажиллагааг сэргээж, улмаар инсулины хамгийн бага шүүрлийг авдаг.
Энэ хугацаа хэдэн долоо хоногоос хэдэн жил хүртэл үргэлжилж болно. Эцэст нь бета эсийн үлдэгдэл аутоиммун устгалын үр дүнд ремиссия үе дуусч ноцтой эмчилгээ шаардлагатай болдог.
Инсулин хамааралгүй чихрийн шижин (2-р хэлбэр)
Энэ төрлийн эмгэг нь бие махбодийн эдүүд элсэн чихрийг хангалттай хэмжээгээр шингээж аваагүй эсвэл бүрэн хэмжээгээр хийж чадахгүй байх үед үүсдэг. Үүнтэй төстэй асуудал нь өөр нэртэй байдаг - гаднаас гадуурх хомсдол. Энэ үзэгдлийн этиологи нь өөр байж болно.
- хэт таргалалт, хэт таргалалт, тайван бус амьдралын хэв маяг, артерийн даралт ихсэх, хөгшрөх, донтох эмгэг үүсэх зэргээр инсулины бүтцэд өөрчлөлт орно,
- инсулин рецепторын тоо, бүтэц зөрчсөний улмаас тэдгээрийн функцүүд эвдэрч,
- элэгний эдээр хангалтгүй сахар үйлдвэрлэх,
- инсулин рецептороос эсийн органелл руу импульс дамжуулах нь хэцүү байдаг эсийн доторхи эмгэг судлал.
- нойр булчирхай дахь инсулины шүүрлийн өөрчлөлт.
Өвчний ангилал
2-р хэлбэрийн чихрийн шижин өвчний хүнд байдлаас хамааран дараахь байдлаар хуваагдана.
- бага зэргийн зэрэг. Энэ нь богино хугацаанд цусан дахь сахарын хэмжээг бууруулж чадах эм, хоолны дэглэм хэрэглэснээр инсулины дутагдлыг нөхөх чадвараар тодорхойлогддог.
- дунд зэрэгтэй. Глюкозыг бууруулахад дор хаяж 2-3 эм хэрэглэсэн тохиолдолд та бодисын солилцооны өөрчлөлтийг нөхөж болно. Энэ үед бодисын солилцооны дутагдал нь ангиопати,
- хүнд үе шат. Нөхцөл байдлыг хэвийн болгохын тулд глюкозыг бууруулах, инсулин тарих хэд хэдэн аргыг ашиглах шаардлагатай. Энэ үе шатанд байгаа өвчтөн ихэвчлэн хүндрэлээс болж зовдог.
2-р хэлбэрийн чихрийн шижин гэж юу вэ?
Чихрийн шижингийн сонгодог клиник зураг 2 үе шатаас бүрдэнэ.
- хурдан үе шат. Глюкозын хариуд хуримтлагдсан инсулиныг шууд хоослох,
- удаан үе шат. Өндөр цусан дахь сахарын үлдэгдлийг багасгахын тулд инсулины ялгаруулалт удаан явагддаг. Энэ нь хурдан үе шатанд орсны дараа шууд ажиллаж эхэлдэг боловч нүүрс ус хангалтгүй тогтворждог.
Хэрэв нойр булчирхайн гормоны нөлөөнд мэдрэмтгий болдог бета эсийн эмгэг судлууд байгаа бол цусан дахь нүүрс усны хэмжээ тэнцвэргүй байдал аажмаар үүсдэг. Чихрийн шижингийн 2-р хэлбэрийн үед хурдан үе шат бараг байхгүй бөгөөд удаан үе шат давамгайлдаг. Инсулины үйлдвэрлэл нь ач холбогдолгүй тул энэ үйл явцыг тогтворжуулах боломжгүй юм.
 Инсулины рецепторын үйл ажиллагаа эсвэл рецепторын дараахь механизм хангалтгүй бол гиперинсулинеми үүсдэг. Цусан дахь инсулин их хэмжээгээр агуулагддаг тул бие нь нөхөн төлжих механизмыг эхлүүлдэг бөгөөд энэ нь дааврын тэнцвэрийг тогтворжуулахад чиглэгддэг. Энэ онцлог шинж тэмдгийг өвчний эхэн үед ч ажиглаж болно.
Инсулины рецепторын үйл ажиллагаа эсвэл рецепторын дараахь механизм хангалтгүй бол гиперинсулинеми үүсдэг. Цусан дахь инсулин их хэмжээгээр агуулагддаг тул бие нь нөхөн төлжих механизмыг эхлүүлдэг бөгөөд энэ нь дааврын тэнцвэрийг тогтворжуулахад чиглэгддэг. Энэ онцлог шинж тэмдгийг өвчний эхэн үед ч ажиглаж болно.
Эмгэг судлалын тодорхой дүр зураг хэдэн жилийн турш үргэлжилсэн гипергликемийн дараа үүсдэг. Цусан дахь хэт их сахар бета эсэд сөргөөр нөлөөлдөг. Энэ нь тэдгээрийн элэгдэл, элэгдлийн шалтгаан болж, инсулины үйлдвэрлэл буурч байна.
Эмнэлзүйн хувьд инсулины дутагдал нь жингийн өөрчлөлт, кетоацидоз үүсэх замаар илэрдэг. Нэмж дурдахад энэ хэлбэрийн чихрийн шижин өвчний шинж тэмдгүүд орно.
- полидипси ба полиурия. Метаболизын синдром нь гипергликемийн улмаас үүсдэг бөгөөд энэ нь цусны осмосын даралтыг нэмэгдүүлдэг. Энэ үйл явцыг хэвийн болгохын тулд бие нь ус, электролитийг идэвхтэй арилгаж эхэлдэг.
- арьсыг загатнах. Цусан дахь мочевин болон кетонууд огцом нэмэгдсэнээс болж арьсны загатнах нь
- илүүдэл жинтэй.
Инсулины эсэргүүцэл нь анхдагч болон хоёрдогч гэсэн олон хүндрэлийг үүсгэдэг. Тиймээс эхний бүлгийн эмч нар орно: гипергликеми, гликогенийн үйлдвэрлэл удааширч, глюкозури, биеийн урвал дарангуйлах.
Хоёрдахь бүлгийн хүндрэл нь дараахь зүйлийг агуулна: липид, уурагийг нүүрс ус болгон хувиргах, өөх тосны хүчил, уураг үйлдвэрлэхийг хориглох, хэрэглэсэн нүүрс ус үл тэвчих чадвар буурах, нойр булчирхайн гормоны хурдан шүүрлийг бууруулна.
2-р хэлбэрийн чихрийн шижин хангалттай түгээмэл тохиолддог. Ер нь өвчний тархалтын жинхэнэ үзүүлэлтүүд албан ёсны дээд хэмжээнээс 2-3 дахин их байж болно.
Түүнээс гадна, өвчтөнүүд ноцтой, аюултай хүндрэлүүд эхэлсний дараа л эмнэлгийн тусламж хүсдэг. Энэ шалтгааны улмаас эндокринологчид тогтмол эмчийн үзлэг хийхээ мартах нь чухал гэж хэлдэг. Тэд асуудлыг аль болох эрт илрүүлж, эмчилгээг хурдан эхлэхэд тусална.
Видео үзэх: Уушиг ба амьсгалын эрхтэн систем (Арваннэгдүгээр 2024).
|


 1-р хэлбэрийн чихрийн шижин нь аутоиммун үйл явц нь нойр булчирхайн бета эсийн 80-аас 90% -ийг устгах үед мэдрэгддэг. Түүнээс гадна, энэхүү эмгэг процессийн эрчим, хурд үргэлж өөр өөр байдаг. Ихэнх тохиолдолд хүүхэд, залуу хүмүүст өвчний сонгодог хэлбэрийн үед эсүүд маш хурдан устдаг бөгөөд чихрийн шижин хурдан илэрдэг.
1-р хэлбэрийн чихрийн шижин нь аутоиммун үйл явц нь нойр булчирхайн бета эсийн 80-аас 90% -ийг устгах үед мэдрэгддэг. Түүнээс гадна, энэхүү эмгэг процессийн эрчим, хурд үргэлж өөр өөр байдаг. Ихэнх тохиолдолд хүүхэд, залуу хүмүүст өвчний сонгодог хэлбэрийн үед эсүүд маш хурдан устдаг бөгөөд чихрийн шижин хурдан илэрдэг. Хамгийн эхэнд тэрээр хоолны дуршилыг үндэслэлгүй өсгөхөд саад болж магадгүй бөгөөд кетоацидоз нэмэгдэх үед хоолны дуршилгүй болдог. Өвчтөн амны хөндийээс ацетоны үнэр үнэртэх болно (жимсний үнэр байж болно), дотор муухайрах, псевдоперитонит - хэвлийн өвдөлт, хүчтэй шингэн алдалт зэрэг нь комагийн шалтгаан болдог.
Хамгийн эхэнд тэрээр хоолны дуршилыг үндэслэлгүй өсгөхөд саад болж магадгүй бөгөөд кетоацидоз нэмэгдэх үед хоолны дуршилгүй болдог. Өвчтөн амны хөндийээс ацетоны үнэр үнэртэх болно (жимсний үнэр байж болно), дотор муухайрах, псевдоперитонит - хэвлийн өвдөлт, хүчтэй шингэн алдалт зэрэг нь комагийн шалтгаан болдог. Инсулины рецепторын үйл ажиллагаа эсвэл рецепторын дараахь механизм хангалтгүй бол гиперинсулинеми үүсдэг. Цусан дахь инсулин их хэмжээгээр агуулагддаг тул бие нь нөхөн төлжих механизмыг эхлүүлдэг бөгөөд энэ нь дааврын тэнцвэрийг тогтворжуулахад чиглэгддэг. Энэ онцлог шинж тэмдгийг өвчний эхэн үед ч ажиглаж болно.
Инсулины рецепторын үйл ажиллагаа эсвэл рецепторын дараахь механизм хангалтгүй бол гиперинсулинеми үүсдэг. Цусан дахь инсулин их хэмжээгээр агуулагддаг тул бие нь нөхөн төлжих механизмыг эхлүүлдэг бөгөөд энэ нь дааврын тэнцвэрийг тогтворжуулахад чиглэгддэг. Энэ онцлог шинж тэмдгийг өвчний эхэн үед ч ажиглаж болно.