Жирэмсний чихрийн шижин ба жирэмслэлт: эмнэлзүйн зөвлөмж, эмчилгээ, урьдчилан сэргийлэх арга
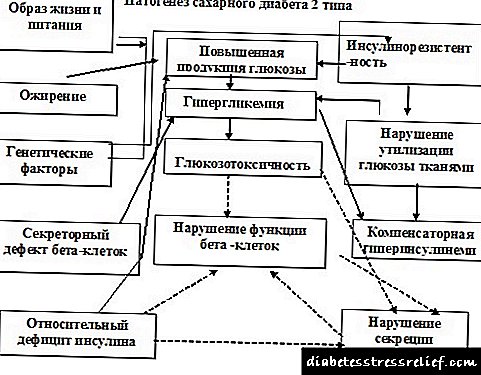
Чихрийн шижин (DM) нь инсулины шүүрлийн дутагдал, инсулины сулрал эсвэл эдгээр хүчин зүйлсийн хослолоор үүсдэг бодисын солилцооны эмгэгийг гипергликеми дагалддаг. I хэлбэрийн чихрийн шижин нь инсулинээс хамааралтай чихрийн шижин бөгөөд энэ нь вирусын этиологийн халдварт үйл явц эсвэл хүрээлэн буй орчны бусад цочмог эсвэл архаг стрессийн хүчин зүйлсээс үүдэлтэй аутоиммун өвчин юм. Чихрийн шижингийн I хэлбэрийн зарим хэлбэрт аутоиммун шинж чанартай, баттай нотолгоо байхгүй тул уг өвчнийг идиопат гэж үздэг. I хэлбэрийн чихрийн шижин нь илүүдэл жинтэй эсвэл таргалалттай хүмүүст ч тохиолдож болно.
ОХУ-д хүүхэд төрүүлэх насны эмэгтэйчүүдийн дунд I ба 2-р хэлбэрийн чихрийн шижингийн тархалт 0.9-2% байна. Урьдчилан сэргийлэх чихрийн шижин нь жирэмсэн эмэгтэйчүүдийн 1% -д илэрдэг, тохиолдлын 1–5% -д жирэмсний үеийн чихрийн шижин үүсдэг эсвэл жинхэнэ чихрийн шижин илэрдэг.
Дэлхийн Эрүүл Мэндийн Байгууллагын (ДЭМБ) 2016 оны 2, 16-ны өдөр гаргасан мэдээгээр дэлхийн хэмжээнд чихрийн шижин өвчний улмаас 422 сая насанд хүрэгчид чихрийн шижин өвчнөөр өвчилсөн нь 1980 оноос өмнөх үеийнхээс 4 дахин их буюу 108 сая байна. Чихрийн шижингийн өвчлөл ихэссэн нь тус улсад илүүдэл жин, таргалалт, бага эсвэл дунд орлогын хэмжээ нэмэгдсэнтэй холбоотой байж болох юм. 2012 онд цусан дахь глюкозын хэмжээ нормоос харьцангуй их байсан нь 2.2 сая хүний нас баралт, чихрийн шижин өвчнөөр 1.5 сая хүн нас баржээ. DM, төрлөөс үл хамааран зүрхний шигдээс, цус харвалт, бөөрний дутагдал, хөлний өөх, хараа алдалт, мэдрэлийн гэмтэл зэрэгт хүргэдэг бөгөөд дутуу үхэх эрсдлийг нэмэгдүүлдэг. Жирэмсэн үед чихрийн шижин өвчнийг бүрэн нөхөхгүй байх нь ургийн үхэл, олон хүндрэл үүсэх магадлалыг 2, 16-оор нэмэгдүүлдэг.
Гликемийн хяналт нь төрөлхийн гажиг, перинаталь өвчлөл, I ба II хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд перинатал нас баралтын хамгийн чухал эрсдэлт хүчин зүйл юм. I хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд тохиолддог перинаталь үр дагавар.
Жирэмсэн үед DM нь хүүхдийн таргалалт эсвэл II хэлбэрийн чихрийн шижингийн дараагийн эрсдэлийг нэмэгдүүлдэг. 2, 16. Америкийн Клиник Эндокринологчдын Холбоо ба Америкийн Эндокринологийн Коллеж - AACE / ACE (2015) -ийн дагуу энэ нь тогтоогдсон. Жирэмсэн эмэгтэйн цусан дахь глюкозын концентраци ба нярайн жин, ургийн макрозиомын давтамж, кесар мэс заслын аргаар хүргэх хоорондох шугаман хамаарал. Чихрийн шижин өвчтэй жирэмсэн эмэгтэйчүүдэд зориулсан гарын авлага болох Эрүүл мэнд, халамжийн үндэсний хүрээлэнгээс (NICE) жирэмсэн эмэгтэйчүүдэд гажигтай шинж тэмдэг илрэх эрсдэл нь хоёр дахин нэмэгдэж байгаа ч чихрийн шижинтэй эмэгтэйчүүдэд төрөх магадлал болон түүний урагт холилдож байгааг онцолжээ. сэргээж болно. ДЭМБ-ын 2016 оны тайланд жирэмсний үед хяналтгүй чихрийн шижин нь эх, урагт сөргөөр нөлөөлж, ургийн алдагдал, төрөлхийн гажиг, төрөлт, перинаталь эндэгдэл, эх барихын хүндрэл, эхийн өвчлөл, эндэгдлийг эрс нэмэгдүүлдэг болохыг харуулж байна. Гэсэн хэдий ч хүндрэлтэй төрөлт буюу эх, перинаталь эндэгдэл хэдэн хувь нь гипергликеми 2, 16-тай холбоотой болохыг бүрэн ойлгоогүй байна.
Эх, урагт жирэмслэлт ба төрөлтийг оновчтой болгох түлхүүрийг бодисын солилцооны эмгэг (таргалалт), чихрийн шижингийн аливаа хэлбэрийн нөхөн олговор, чихрийн шижинтэй эмэгтэйчүүдэд 1, 4, 6, 13, 18. чихрийн шижин өвчтэй эмэгтэйчүүдэд урьдчилан сэргийлэх зөвлөгөө өгөх хэрэгцээг зааж өгсөн болно. , глюкозтэй гемоглобин (HbA1c), мөн чихрийн шижин өвчнөөр өвчилсөн эмэгтэйчүүдэд 1, 3, 4, 20-ийн амаар глюкозын хүлцэл шалгах тест хийхийг зөвлөж байна.
Гэсэн хэдий ч урьдчилсан зөвлөгөө өгөх давтамж тийм ч өндөр биш юм. Тиймээс, Фернандес Р.С.гэх мэт. (2012), чихрийн шижин өвчтэй эмэгтэйчүүдийн дөнгөж 15.5 хувь нь жирэмслэлтийг төлөвлөж, түүнд бэлдсэн бөгөөд үүнээс гадна 64% нь жирэмсний 10 долоо хоногт анх удаа зөвлөлдсөн байна.
Дотоодын эндокринологчид чихрийн шижин өвчтэй эмэгтэйн жирэмслэлтийг төлөвлөхийг шаарддаг бөгөөд үүнд шаардлагатай үзлэг, жирэмсний бэлтгэлийг хангахаас өмнө үр дүнтэй жирэмслэлтээс хамгаалах, чихрийн шижингийн сургуульд сургах, эх, урагт үзүүлэх эрсдэлийн талаар мэдээлэх, 3-4 сарын хугацаанд чихрийн шижин өвчний хамгийн сайн нөхөн төлбөрийг авах шаардлагатай байдаг. үзэл баримтлалаас өмнө (плазмын глюкоз мацаг барих / хоолны дэглэм 6.1 ммоль / л-ээс бага, плазмын глюкоз 7,8 ммоль / л, HbA 6.0% -иас бага идсэнээс 2 цагийн дараа).
Их Британийн зөвлөмжийн дагуу жирэмслэхээр төлөвлөж буй I хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд капилляр цусны сийвэн дэх глюкозын агууламж нь хоосон ходоод дээр 5-7 ммоль / л, өдрийн хоолны өмнө 4-7 ммоль / л байх ёстой.
Өнөөдрийг хүртэл тодорхой шалгуур үзүүлэлтүүдийн оношлогооны хувьд зөрчилдөөн байдаг. Тиймээс ОХУ-д батлагдсан "Өвчний чихрийн шижин өвчнөөр өвчлөх: оношлох, эмчлэх, төрсний дараах үеийн хяналт" гэсэн Оросын үндэсний зөвшилцөлд жирэмсэн эмэгтэй жирэмсний 24 хүртэлх долоо хоног (I үе шатны үзлэг) -д ямар нэгэн мэргэжлийн эмчид үзүүлэхэд заавал заавал байх ёстой гэж заажээ. дараахь судалгаануудын аль нэгийг хийх шаардлагатай: мацаг барих венийн плазмын глюкоз эсвэл гликатлаг гемоглобиныг тодорхойлох (HbA1c.). 2015 оны AACE / ACE клиникийн практик удирдамжид жирэмсэний улмаас үүссэн физиологийн өөрчлөлтийн улмаас гликатлаг гемоглобин нөлөөлж болзошгүй тул A1C-ийг GDM-ийн үзлэг, оношлогоонд ашиглах ёсгүй гэж заасан байдаг.
Орос улсад жирэмсний өмнөх үеийн I хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд: цусны даралтыг хянах (АД) -ийг 130/80 мм м.у.б-ээс хэтрэхгүй байхыг зөвлөж байна. Артерийн даралт ихсэх урвал. АГ-ийн эмчилгээг томилох (жирэмслэлтээс хамгаалах хэрэгслийг хэрэглэх хүртэл АСЕ дарангуйлагчдыг татан буулгах). Гэсэн хэдий ч Америкийн Чихрийн шижингийн нийгэмлэгийн (2015) зөвлөмжийн дагуу чихрийн шижин буюу архаг гипертензийн хүндрэлээр жирэмсэн үед систолын даралт бууруулах зорилтот үзүүлэлт болох 110–129 мм м.у.б-ийг авч үзэх шаардлагатай. Урлаг., Диастолын - 65–79 мм RT. Урлаг. Гэсэн хэдий ч цусны даралт бага байгаа нь ургийн өсөлт буурсантай холбоотой байж болно. Систолын цусны даралт дунджаар 118 мм м.у.б-ээс бага байна. Урлаг. ба диастолын цусны даралт - 74 мм RT. Урлаг. АГ-ийн эмчилгээг томилох шаардлагагүй.
Жирэмслэхээс өмнө фолийн хүчил (өдөрт 500 мкг), калийн иодид (өдөрт 250 мкг), ретинопатийн эмчилгээнд хамрагдаж, бамбай булчирхайн өвчлөл ихэссэнтэй холбоотойгоор I хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд TSH, TPO, TPO-ийн түвшинг тодорхойлох шаардлагатай. , нефропати, тамхи татахаа болих. HbA1c түвшин 7% -иас их, хүнд нефропати нь сийвэн креатинины түвшин 120 мкмоль / л-ээс их, GFR 60 мл / мин / 1.73 м 2-аас бага, өдөр тутмын протеинурия ≥ 3.0 г, хяналтгүй артерийн гипертензи, пролифератив ретинопати ба макулопати Торлог бүрхэвчийг лазерын коагуляци хийхээс өмнө архаг халдварт ба үрэвсэлт өвчин (жишээлбэл, сүрьеэ, пиелонефрит) - жирэмслэлт нь хүсээгүй юм.
I хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд жирэмсний урьдчилсан үзлэг нь жирэмслэлтээс өмнө нейро, нефро, ретинопати гэх мэт үүсэх эрсдэлтэй холбоотой байдаг.
Жишээлбэл, жирэмсний гаднах чихрийн шижингийн нефропати үүсэх магадлал маш өндөр бөгөөд I хэлбэрийн чихрийн шижин, II хэлбэрийн чихрийн шижин өвчний анхны оношлогоо хийснээс хойш 5 жилийн дараа 30-аас доош насны өвчтөнүүдэд, шинээр оношлогдсон I хэлбэрийн чихрийн шижинтэй 30-аас дээш насны өвчтөнүүдэд AACE / ACE (2015). чихрийн шижингийн нефропатийн үе шат, түүний явцыг цаг тухайд нь үнэлэх, хянах зорилгоор шээс дэх плазмын креатинин, гломеруляр шүүлтүүрийн түвшин, шээс дэх альбумины түвшин.
Жирэмсний эхлэхэд гликемийн хэм хэмжээг тодорхойлох тодорхой шалгуурыг дагаж мөрдөх нь нэн чухал юм. Жишээлбэл, өмнө нь Их Британид NICE зөвлөмжийн дагуу глюкозыг мацаг барих зорилгыг 3.5 - 5.9 ммоль / л-ийн хооронд тооцож байсан бөгөөд үүнийг 2015 онд шинэчлэн боловсруулж, хоосон ходоодонд - 5.3 ммоль / л-ээс бага (инсулин эмчилгээ хийлгэх тохиолдолд 4-5,2 ммоль / л) байжээ. , Хоолны дараа 1 цаг - 7.8 ммоль / л.
Чихрийн шижин өвчний I хэлбэрийн дотоод зөвлөмжийн дагуу гликемийн зорилтот түвшинг дараахь байдлаар агуулна: плазмын глюкозын хэмжээ ходоодонд хоосон, хоолны өмнө / унтахаас өмнө / 3 цаг 5.1 ммоль / л-ээс бага, хоол идсэнээс хойш 1 цагийн дараа 7.0 ммоль / л, HbA1c агууламжтай байх ёстой. 6.0% -иас хэтрэхгүй байх ёстой.
Жирэмсний үед чихрийн шижин өвчний хамгийн сайн нөхөн олговрын шалгуур үзүүлэлт болох "Эх барих эмэгтэйчүүдийн эмч" үндэсний гарын авлагад: мацаг барих гликеми 3.5-5.5 ммоль / л, хоолны дараа гликеми 5.0–7.8 ммоль / л, глюкатлаг гемоглобин 6-аас бага, 5% -ийг жирэмсний гурван сар тутамд тодорхойлох ёстой.
Жирэмсний үед I хэлбэрийн чихрийн шижинтэй холбоотой түгшүүр нь жирэмсний эхний гурван сард гипогликеми үүсэх эрсдэлтэй холбоотой байдаг. Гипогликеми нь intrauterine өсөлтийн саатал үүсгэдэг.
Төрөл бүрийн генетикийн 3, 4, 7-11, 15, 20, 24, 25-р хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдийн жирэмслэлтийг удирдан зохицуулах эмнэлзүйн удирдамжийг дэлхийн хэмжээнд тогтмол шинэчлэн боловсруулдаг бөгөөд 2015 онд чихрийн шижин өвчнөөс урьдчилан сэргийлэх, оношлох, эмчлэх хандлагыг ОХУ-д судалж, батлав Чихрийн шижин өвчтэй өвчтөнүүдэд мэргэшсэн эмнэлгийн тусламж үзүүлэх алгоритмууд. " Чихрийн шижин өвчний эхэн үед үүссэн жирэмслэлт нь эхийн эрүүл мэндэд мэдэгдэхүйц эрсдэлтэй (судасны хүндрэл (ретинопати, нефропати, зүрхний титэм судасны өвчин), гипогликеми, кетоацидоз, жирэмсний хүндрэл (преэклампси, халдвар, полихидрамниоз) гэх мэт эрсдэлтэй холбоотой болохыг онцоллоо. ураг (перинаталь нас баралт, төрөлхийн гажиг, нярайн хүндрэл). Чихрийн шижинтэй эхээс төрсөн хүүхдийн хувьд дараагийн амьдралд I хэлбэрийн чихрийн шижин үүсэх эрсдэл 2% байдаг. Эцэг эхэд I хэлбэрийн чихрийн шижин тохиолдвол хүүхдийн биед өвчлөх эрсдэл 6 хувь, эцэг эх хоёуланд нь I хэлбэрийн чихрийн шижин байгаа тохиолдолд 30-35% байдаг.
DM нь чихрийн шижинтэй фетопати (DF) -д хүргэдэг. DF нь хоёр төрлийн байж болно. Эхний төрөл нь гипотрофик бөгөөд бүх DF-ийн 1/3 хувийг эзэлдэг. Энэ нь ангиопати, ихэсийн жижиг судаснууд ба ургийн судаснуудын гиалинозын үр дагавар бөгөөд урагт жирэмсний нас баралт, ургийн өсөлт удаашрал, хөгжлийн гажиг үүсч болно. Хоёрдахь төрлийн DF нь гипертрофик бөгөөд жирэмсэн эмэгтэйчүүдэд нөхөн төлбөргүй гипергликеми, судасны хүндрэл байхгүй тохиолдолд үүсдэг. Макросоми нь нярайн хүнд хэлбэрийн бүрэн бус байдал дагалддаг. Нярайн нярайд DF нь эрт нярайн дасан зохицох чадвар буурах шалтгаан болдог.
Их Британийн 2015 оны зөвлөмжийн дагуу I ба II хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд төрөх хугацаа 37 + 0 долоо хоногоос 38 + 6 долоо хоног хүртэл, GDM-тай бол хүндрэл гараагүй тохиолдолд 40 + 6 долоо хоног хүртэл сунгаж болно. Оросын эндокринологичдын үзэж байгаагаар оновчтой хүргэх хугацаа нь 38-40 долоо хоног, хүргэх оновчтой арга бол гликемийн цагийн хяналттай байгалийн төрөлт сувгаар дамждаг. "Эх барих эмэгтэйчүүдийн эмч" үндэсний гарын авлагаас (2015) аливаа чихрийн шижин өвчний хувьд урагт хүргэх оновчтой хугацаа нь жирэмсний 37-38 долоо хоног бөгөөд байгалийн төрөлт сувгаар дамжуулан хүүхэд төрүүлэх нь зүйтэй.
Чихрийн шижинтэй эмэгтэйчүүдэд төрсний дараа тусгай арга барил шаарддаг. Төрсний дараах үеийн үзлэг (мацаг барих цусан дахь сахарын хэмжээг тодорхойлох, GTT биш) GDM бүхий эмэгтэйчүүдэд төрсний дараах 6-13 долоо хоногт мөн хийгддэг. Дараа нь 2015 оны HbA1c NICE-ийн тодорхойлолтыг санал болгож байна. 2008 оны зөвлөмжөөс ялгаатай нь I ба II хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд хүндрэл гарахгүй тохиолдолд хөдөлмөр эсвэл кесар хагалгааны оролцоотойгоор сонгон хүргэж өгөхийг зөвлөж байна.
Оросын эндокринологчид төрсний дараах эхний өдрөөс (төрсний дараа төрсний дараа) инсулины хэрэгцээ мэдэгдэхүйц буурч байгаа тул түүний тунг бие даан сонгохыг (50% ба түүнээс дээш) шаарддаг бөгөөд энэ нь жирэмсний өмнө хэрэглэсэн тунтай тохирч болно. Саалийн өндөр эрчим нь мацаг барих глюкозын хэмжээ буурч, төрсний дараах үеийн 6-9 долоо хоногт инсулины хэмжээ буурч, инсулины мэдрэмж нэмэгдсэнтэй холбоотой юм. Лактация нь глюкозын солилцоо, инсулины мэдрэмжинд эерэг нөлөө үзүүлдэг бөгөөд GDM жирэмслэлтийн дараа чихрийн шижингийн эрсдлийг бууруулдаг (ERICA P. GUNDERSON, 2012, Америкийн чихрийн шижингийн нийгэмлэг, 2015) 6, 17. Чихрийн шижин I хэлбэрийн үед хөхүүлэх нь төрсний дараах гипогликеми, эмэгтэй хүн өөрөө өөрийгөө юу гэж мэдээлэх ёстой вэ, гликеми хянах хэрэгтэй.
1995 онд бохь Э.Я. мөн залгах Гликемийн гэнэтийн хяналт нь ретинопатийн төлөв байдлыг доройтуулж болзошгүйг анхаарч үзэв. Жирэмслэлт нь ретинопатийн явцын батлагдсан эрсдэлт хүчин зүйл учраас чихрийн шижин өвчтэй эмэгтэйн нүдний эмгэг судлалын шинжилгээг жирэмсэн үед болон төрсний дараа 1 жилийн дотор давтан хийх ёстой.
Хүргэлтийн дараа жирэмслэлтээс хамгаалах аргыг дор хаяж 1.5 жилийн хугацаатай зааж өгдөг. Жирэмслэхээс хамгаалах бэлдмэл нь нөхөн үржихүйн насны эмэгтэйчүүдэд чихрийн шижин өвчтэй, магадгүй тератогенийн эрсдэлтэй эмийг (ангиотензин хувиргадаг ферментийн дарангуйлагч, статин гэх мэт) хэрэглэдэг. Өсвөр насныхан болон насанд хүрэгчдийн дунд чихрийн шижин өвчний үед хүсээгүй жирэмслэлтээс урьдчилан сэргийлэх талаар боловсролын арга хэмжээнд ихээхэн үүрэг гүйцэтгэдэг. Жирэмслэлтээс хамгаалах аргыг сонгох нь эмэгтэй хүний сонголт, эсрэг заалттай эсэхээс хамаарна. 2015 оны NICE зөвлөмжийн дагуу чихрийн шижин өвчтэй эмэгтэйчүүд жирэмслэхээс хамгаалах бэлдмэл хэрэглэж болно.
Тиймээс I хэлбэрийн чихрийн шижин нь эх барих эмэгтэйчүүдийн эмч, эндокринологич, нярайн эмч нарын боловсролыг байнга дээшлүүлж, жирэмсний хамт чихрийн шижингээс үүдэлтэй хүндрэлээс урьдчилан сэргийлэх, оношлох, эмчлэх шинэ аргыг нэвтрүүлэхийг шаарддаг.
Оношлогоо, оношлогооны шалгуур
 Ихэнх тохиолдолд тооцогддог чихрийн шижин нь жирэмсний хоёр дахь хагаст л оношлогддог. Түүнээс гадна, хүүхэд төрсний дараа энэ байдал бүрэн алга болдог.
Ихэнх тохиолдолд тооцогддог чихрийн шижин нь жирэмсний хоёр дахь хагаст л оношлогддог. Түүнээс гадна, хүүхэд төрсний дараа энэ байдал бүрэн алга болдог.
Эмэгтэй хүн хүүхэд төрүүлж чаддаг бол нүүрс усны солилцоог зөрчсөн байдаг. Тэгэхээр өндөр глюкозын концентрацийг илрүүлсний дараа юу хийх вэ?
Ямар ч тохиолдолд эмчилгээний зорилго ижил байдаг - элсэн чихрийн хэмжээг хэвийн хэмжээнд байлгах. Ингэснээр бүрэн эрүүл хүүхэд төрөх боломжтой болно. Бэлгийн харьцаанд ордог чихрийн шижин өвчнөөр өвчлөх эрсдлийг хэрхэн тодорхойлох вэ? Энэ эмгэг нь жирэмсний явцыг улам хүндрүүлдэг.
Төрөөгүй хүүхэд төрүүлэх бэлтгэл ажлын үе шатанд ч гэсэн эмэгтэй өөрөө жирэмсний үеийн чихрийн шижингийн эрсдлийн түвшинг өөрөө үнэлж чаддаг.

- илүүдэл жин, таргалалттай байх (охин бүр өөрийн биеийн жингийн индексийг өөрөө тооцоолж чаддаг болно),
- Насны дараа биеийн жин маш их нэмэгдсэн,
- гучин наснаас дээш настай эмэгтэй
- өнгөрсөн жирэмслэлтийн үед жирэмсний үеийн чихрийн шижин байсан. Эмч нар шээсэнд глюкозын өндөр концентрацийг олжээ. Үүнээс болж, маш том хүүхэд мэндэлжээ,
- нүүрс усны солилцооны ноцтой хямралд ордог хамаатан садан байдаг,
- поликистик өндгөвчний хам шинж.
Эмэгтэйчүүдийн чихрийн шижин хэрхэн оношлогддог вэ? Жирэмсний 23-аас 30 дахь долоо хоногт бүх эмэгтэйчүүдэд амны хөндийн глюкозын хүлцэл шинжилгээний тусгай шинжилгээг өгдөг. Түүнээс гадна, түүний явцад элсэн чихрийн агууламжийг хоосон ходоодонд төдийгүй хэдэн цагийн дараа хэмждэг бөгөөд хоол идсэнээс хойш 50 минутын дараа нэмэлт хоол иддэг.
Энэ нь бидэнд чихрийн шижин өвчний төрөл байгааг тодорхойлох боломжийг олгодог. Шаардлагатай бол эмч эмчилгээний талаар тодорхой зөвлөмж өгдөг.
Асуудалтай байгаа өвчнийг илрүүлэх амны глюкозын хүлцэл тестийн тайлбар.

- хоосон ходоод дээр элсэн чихрийн хэмжээ 5 ммоль / л хүртэл байх ёстой.
- нэг цагийн дараа - 9 ммоль / л-аас бага,
- хоёр цагийн дараа - 7 ммоль / л-ээс бага.
Сонирхолтой байрлалтай эмэгтэйчүүдэд ходоодонд хоосон чихрийн агууламж хэвийн байх ёстой. Үүнээс болж хоосон ходоод дээр хийсэн шинжилгээ нь бүрэн үнэн зөв биш юм.
Жирэмсэн үед чихрийн шижин
Жирэмсэн үед чихрийн шижин нь инсулины шүүрэл, инсулины үйлдэл эсвэл хоёулангийнх нь согогийн үр дүнд үүсдэг гипергликемиээр тодорхойлогддог бодисын солилцооны өвчин юм. Чихрийн шижин өвчний архаг гипергликеми нь янз бүрийн эрхтнүүдийн, ялангуяа нүд, бөөр, мэдрэл, зүрх судасны тогтолцооны ялагдал, хөгжилд хүргэдэг.
Жирэмсний чихрийн шижин өвчний клиник удирдамж
Эдгээр нь жирэмсний үеийн чихрийн шижин өвчний оношлогоо, эмчилгээний талаархи үндсэн, бүтэцчилсэн мэдээллийг өгдөг. Хэрэв байрлалтай эмэгтэй энэ өвчнөөр өвчилсөн бол эхлээд тусгай хоолны дэглэм, хангалттай бие махбодийн дасгал хийдэг тул цусан дахь сахарын хэмжээг өдөр бүр хэд хэдэн удаа тогтмол хэмжиж байхыг зөвлөж байна.
Мэс заслын хугацаанд хадгалах шаардлагатай плазмын глюкозын агууламжийг дараахь байдлаар харуулав.
- га хоосон ходоод - 2.7 - 5 ммоль / л,
- хоолны дараа нэг цагийн дараа - 7.6 ммоль / л-ээс бага,
- хоёр цагийн дараа - 6.4 ммоль / л,
- унтахаасаа өмнө - 6 ммоль / л,
- 02.00-ээс 06.00 цаг хүртэл - 3.2 - 6.3 ммоль / л.
Хэрэв зохистой хоол тэжээл, дасгал хөдөлгөөн нь глюкозын түвшинг хэвийн хэмжээнд хүргэхэд хангалттай тус болохгүй бол сонирхолтой байрлалтай эмэгтэйд нойр булчирхайн хиймэл даавар тарилга хийдэг. Эмчилгээний ямар дэглэмийг томилохыг зөвхөн хувийн эмч шийддэг.
Эпидемиологи
Төрөл бүрийн эх сурвалжийн мэдээллээр бүх жирэмслэлтийн 1-ээс 14% нь (судлагдсан хүн ам, хэрэглэж буй оношлогооны аргуудаас хамаарч) нь жирэмсний үеийн чихрийн шижин өвчний хүндрэл юм.
Нөхөн үржихүйн насны эмэгтэйчүүдийн дунд 1-р хэлбэр, 2-р хэлбэрийн чихрийн шижингийн тархалт 2%, бүх жирэмслэлтийн 1% -д эмэгтэй нь чихрийн шижинтэй, тохиолдлын 4.5% -д жирэмсний үеийн чихрийн шижин, үүнээс 5% нь чихрийн шижингийн шинж тэмдэг илэрдэг. чихрийн шижин.
Ургийн өвчлөл нэмэгдэх шалтгаан нь макрози, гипогликеми, төрөлхийн гажиг, амьсгалын дутагдлын хам шинж, гипербилирубинеми, гипокальциеми, полицитеми, гипомагноземи юм. Дараахь зүйл бол эхийн чихрийн шижин өвчний үргэлжлэх хугацаа, хүндрэлээс хамаарч амьдрах чадвартай хүүхэд төрөх магадлалыг тоогоор (p,%) тодорхойлдог P. White-ийн ангилал юм.
- А ангиллын глюкозын хүлцэл буурч, хүндрэл гарахгүй - p = 100,
- Ангилал Б. 10-аас доош насны чихрийн шижин өвчний хугацаа 20-аас дээш насныхан, судасны хүндрэл байхгүй - p = 67,
- Ангилал С-ийн хугацаа 10-аас Schletlet, 10-19 жилийн хугацаанд үүссэн, судасны хүндрэл байхгүй - p = 48,
- Ангилал D. 20 жилээс дээш хугацаагаар, 10 хүртэл жил, хөлний судасны судасны үрэвсэл, шохойжилт - p = 32,
- Е ангилал. Аарцгийн судасны ялгаа - p = 13,
- Анги F. Нефропати - p = 3.
Жирэмсэн эмэгтэйд чихрийн шижин өвчнийг эмийн эмчилгээ
Metformin эсвэл Glibenclamide-ийг ууж байх үед жирэмслэлт үүсвэл нялх хүүхэд төрөх хугацааг уртасгах боломжтой.
Глюкозыг багасгах зорилготой бусад бүх эмийг таслан зогсоох эсвэл инсулинаар сольж өгөх хэрэгтэй.

Энэ байрлалд зөвхөн хиймэл гаралтай нойр булчирхайн дааврыг авахыг зөвлөж байна. Хүний инсулины бэлдмэлийг богино болон дунд хугацааны, эмчийн зөвлөсөн хэт богино, урт хугацааны инсулин аналогийг ашиглахыг зөвшөөрдөг.
Элсэн чихэр бууруулах оновчтой эм
Амны хөндийн эмчилгээнд зориулагдсан сахар бууруулах эмийг жирэмсэн үед хэрэглэхийг хориглоно.Байршилтай эмэгтэйчүүдийг инсулины эмчилгээнд шилжүүлэх хэрэгтэй.
 Энэ төрлийн чихрийн шижин өвчний үед инсулин бол алтан хэмжүүр юм. Нойр булчирхайн даавар нь гликемийг зохих түвшинд байлгахад тусалдаг.
Энэ төрлийн чихрийн шижин өвчний үед инсулин бол алтан хэмжүүр юм. Нойр булчирхайн даавар нь гликемийг зохих түвшинд байлгахад тусалдаг.
Маш чухал: инсулин нь ихэсээр дамжих боломжгүй байдаг. Чихрийн шижин өвчний үед гол инсулин нь уусдаг, богино хугацаанд үйлчилдэг.
Энэ эмийг давтан хэрэглэхээс гадна тасралтгүй дусаахыг зөвлөж болно. Олон эмэгтэйчүүд гормоны донтолтоос айдаг. Гэхдээ энэ мэдэгдэл огт үндэслэлгүй тул хэн нэгэн үүнээс айх ёсгүй.
Нойр булчирхайн дарангуйлал дуусч, бие махбодь хүчээ олж авсны дараа хүний инсулин дахин үйлдвэрлэгдэж эхэлнэ.
Эмчилгээний хоолны дэглэм
Жирэмсний чихрийн шижин өвчний зохистой хоол тэжээл дараахь байдлаар орно.

- та өдөрт зургаан удаа идэх хэрэгтэй. Өдөр тутмын хоол хүнс нь гурван үндсэн хоол, хоёр зуушнаас бүрдэх ёстой.
- амархан шингэцтэй нүүрс ус хэрэглэхээс бүрэн татгалзах шаардлагатай байна. Үүнд чихэр, нарийн боов, төмс,
- Глюкометрийн тусламжтайгаар сахарын хэмжээг аль болох олон удаа хэмжиж байгаарай. Энэ нь бүрэн өвдөлтгүй байдаг. Үүнийг хоолны дараа жаран минутын дараа хийх ёстой
- Таны өдөр тутмын цэс нь нүүрс ус, эрүүл липидийн гуравны нэг, уургийн дөрөвний нэг,
- Хоолны дэглэмийн нийт эрчим хүчний үнэ нь таны хамгийн тохиромжтой жинд нэг кг тутамд 35 ккал тооцно.
Бие махбодийн үйл ажиллагаа
 Чихрийн шижин өвчнөөс урьдчилан сэргийлэх үр дүнтэй арга бол бие махбодийн хангалттай хөдөлгөөн юм. Спортын спортоор хичээллэх нь өвчлөлийн эрсдлийг эрс багасгадаг.
Чихрийн шижин өвчнөөс урьдчилан сэргийлэх үр дүнтэй арга бол бие махбодийн хангалттай хөдөлгөөн юм. Спортын спортоор хичээллэх нь өвчлөлийн эрсдлийг эрс багасгадаг.
Гэхдээ хүүхэд төрүүлж байхдаа дасгал хөдөлгөөнөө зогсоодоггүй эмэгтэйчүүдэд жирэмсний үеийн чихрийн шижин өвчний магадлалыг гуравны нэгээр нь үгүйсгэдэг.
Ардын эмчилгээ
Альтернатив анагаах ухаан нь бодисын солилцоог хэвийн болгох, инсулины үйлдвэрлэлийг тохируулахад тусална.
Сайн жорууд энд байна.

- Эхлээд та шинэ нимбэгийг нарийн grater дээр сараалжтай болгох хэрэгтэй. Та энэ зутангаас гурван халбага авах хэрэгтэй. Сараалжтай яншуй үндэс болон татсан сармисыг энд нэмэх хэрэгтэй. Үр хольцыг нэг долоо хоног шаардах ёстой. Үүнийг амттан халбагаар өдөрт гурван удаа хэрэглэх шаардлагатай. Энэ хэрэгсэл нь нялх хүүхэдтэй эмэгтэйчүүдэд бүрэн аюулгүй байдаг.
- Та ямар ч шинэ ногоогоор ердийн жүүс хийж болно. Энэ нь бие махбодийг олон ашигтай бодис, эрдэс бодисоор хангаж, нойр булчирхайгаар инсулин үүсгэхийг өдөөдөг.
Үр хөндөлтийн шинж тэмдэг
 Үр хөндөлтийн шинж тэмдэг орно.
Үр хөндөлтийн шинж тэмдэг орно.
- аюултай, аюултай судасны өвчин,
- чихрийн шижингийн нефропати болон
- чихрийн шижин нь сөрөг Rh хүчин зүйлтэй
- эх болон чихрийн шижин
- чихрийн шижин нь ишеми.
Холбоотой видео
Видео бичлэг дэхь чихрийн шижингийн оношлогоо, эмчилгээний орчин үеийн хандлагын талаар.
Хэрэв та жирэмсний үед жирэмсний үеийн чихрийн шижин өвчтэй байсан бол хүүхэд төрсний дараа тэр алга болсон бол тайвширч болохгүй. Цаг хугацаа өнгөрөх тусам 2-р хэлбэрийн чихрийн шижин өвчнөөр оношлогдох магадлал байсаар байна.
Хамгийн их магадлалтай нь та инсулины эсэргүүцэлтэй байдаг - нойр булчирхайн дааврын эмзэг мэдрэмж. Ердийн нөхцөлд энэ бие махбодийн үйл ажиллагаа доголддог. Жирэмсэн үед түүний ачаалал улам бүр нэмэгдэх болно. Үүнээс болж тэр зөв хэмжээтэй инсулин үйлдвэрлэхээ зогсоодог.
- Элсэн чихрийн түвшинг удаан хугацаанд тогтворжуулж өгдөг
- Нойр булчирхайн инсулины үйлдвэрлэлийг сэргээдэг
Нэмэлт мэдээлэл. Мансууруулах бодис биш. ->
Москва 2019 он
Мэдээллийн захидал нь эх барих эмэгтэйчүүдийн эмч, хэт авиан эмч, ерөнхий эмч нарт зориулагдсан болно.Уг захидал нь жирэмсний үеийн болон төрсний дараа жирэмсний үеийн чихрийн шижин өвчтэй эмэгтэйчүүдэд менежмент, хүргэх тактикийг танилцуулсан болно. Захидлын нэг хэсэг нь ургийн хувь хэмжээг үнэлэх, чихрийн шижингийн фетопатийн висцерал шинж тэмдгийг тодорхойлоход суурилсан чихрийн шижингийн фетопатийн хэт авиан оношилгооны арга, ургийн төлөв байдлыг II-III гурвалжны үед тодорхойлоход зориулагдсан болно.
Энэхүү захидал нь GDM-ийн менежментийн тактикийн гарын авлага болж, жирэмсэн эмэгтэйчүүдэд GDM-ийн эмчилгээний чанарыг үнэлэх “хэрэгсэл” -ийг агуулдаг.
Ажлын хэсгийн бүрэлдэхүүн
ОХУ-ын гавьяат эрдэмтэн, Оросын ШУА-ийн академич, профессор, анагаахын шинжлэх ухааны доктор В.Радзинский
Оросын шинжлэх ухааны академийн академич, профессор В.И.Краснопольский, анагаахын шинжлэх ухааны доктор, профессор В.А. Петрухин
Анагаах ухааны ухааны доктор Старцева Н.М. Док. зөгийн бал Шинжлэх ухаан В.М. Гурьева, Ф.Ф.Бурумкулова, М.А.Чечнев, проф. С.Р.Мравян, Т.С.Будыкина нар.
Н.Элбэгийн нэрэмжит 29-р клиник эмнэлгийн ахлах эмч Бауман, анагаахын шинжлэх ухааны нэр дэвшигч, О.Папишева, 29-р клиник эмнэлэгийн Эх барих, эмэгтэйчүүдийн эмчилгээний тасгийн ахлах эмч орлогч Есипова Л.Н.
Нэрэмжит клиникийн 1-р эмнэлгийн ахлах эмч орлогч Н.И. Пирогов Эх барих, эмэгтэйчүүдийн эмч, Анагаахын шинжлэх ухааны кандидат Оленева М.А.
Жирэмсний эмгэг судлалын 6-р тасгийн дарга, 29-р клиник эмнэлэг. Лукановская О.Б
Эх барих эмэгтэйчүүдийн эмч. зөгийн бал Шинжлэх ухаан Kotaysh G.A.
Анагаахын шинжлэх ухааны нэр дэвшигч Т.С.Коваленко, С.Н.Лысенко, Т.В.Реброва, доктор (Ph.D) Магилевская, М.В. Капустина, Физикийн доктор. - Математикийн эрдэмтэн Ю.Б.Ботов.
Жирэмсэн эмэгтэйчүүдийн чихрийн шижин өвчнөөр өвдөх нь жирэмсний үеийн хамгийн түгээмэл тохиолддог бодисын солилцооны эмгэг бөгөөд ихэнхдээ эх барих эмэгтэйчүүдийн эмчтэй уулздаг. Түүний тархалт нийт жирэмслэлтийн 4-22% байна.
GDM-ийн чухал шинж чанар нь эмнэлзүйн шинж тэмдгүүд бараг байхгүй байгаа нь түүний оношийг мэдэгдэхүйц хойшлуулах, эсвэл огт хийхгүй байх явдал юм. Тодорхойлогдоогүй болон / эсвэл зохих ёсоор эмчилдэггүй GDM бүхий жирэмсэн эмэгтэйн биед гарсан бодисын солилцооны өөрчлөлт нь нярайн жирэмслэлт, төрөлт, өвчлөлийн ихээхэн хүндрэл үүсгэдэг. Үүнтэй холбогдуулан 2013 оноос хойш ОХУ-д Эрүүл мэндийн яамны 2013 оны 12-р сарын 15-4 / 10 / 2-9478-ийн клиник зөвлөмжийн дагуу жирэмсэн эмэгтэйчүүдэд нийт үзлэг шинжилгээ хийсний дараа чихрийн шижин өвчнөөс урьдчилан сэргийлэх зорилгоор жирэмсэн эмэгтэйчүүдэд шинжилгээ хийлгэсэн боловч ийм өвчтөний удирдлага, хүргэх эх үүсвэрийн онцлог нь тэдэнд хангалттай тусгагдаагүй байна. Байна.
Дунд чихрийн шижин (GDM) нь өвчин юм, жирэмсэн үед анх илэрсэн боловч "манифест" чихрийн шижингийн шалгуурыг хангаагүй гипергликемиээр тодорхойлогддог.
GDM-ийг тодорхойлоход эх барих эмэгтэйчүүдийн эмчийн хийсэн арга хэмжээ:
1-р гурван сард GDM-ийн оношлогоонд амархан шингэцтэй нүүрс уснаас бусад хоолны дэглэмийг зааж өгдөг (Хавсралт 1), гликемиттэй өөрийгөө хянах, гликемийн өөрийгөө хянах өдрийн тэмдэглэл хөтлөх.
· GDM-ийн оношийг тогтоох, эсвэл глюкозын хүлцэл тестийг үнэлэх зорилгоор эндокринологичоос тусгай зөвлөгөө авах шаардлагагүй.
· Гликемийн өөрийгөө хянах, өдрийн тэмдэглэл хөтлөх хүртэл үргэлжилнэ.
· Өөрийгөө хянах зорилтууд
Плазмын шалгалт тохируулгын үр дүн
Хоол идсэнээс 1 цагийн дараа
Шээсний кетон бие
· Хэрэв чихрийн шижин илэрсэн бол (жирэмсэн тэр даруй ирдэггүйчихрийн шижин өвчний төрлийг тодруулах, эмчилгээг томилох зорилгоор эндокринологич дээр очдог. Ирээдүйд ийм жирэмсэн эмэгтэйн эмчилгээг эх барих эмэгтэйчүүдийн эмч эндокринологичтой хамтран хийдэг.
· Инсулины эмчилгээг хийхдээ жирэмсэн эмэгтэйг эндокринологич / эмчилгээний эмч, эх барих эмэгтэйчүүдийн эмч удирдан явуулдаг. GDM илрүүлэхийн тулд эмнэлэгт хэвтэх эсвэл инсулин эмчилгээг эхлэх шаардлагагүй бөгөөд зөвхөн эх барихын хүндрэлээс хамаарна.
Эх барих эмэгтэйчүүдийн эмчийн хийсэн олон тооны ажиглалт:
1-р гурван сард - 4 долоо хоногт дор хаяж 1 удаа, 2-р гурван сард 3 долоо хоногт дор хаяж 1 удаа, 28 долоо хоногийн дараа - 2 долоо хоногт дор хаяж 1 удаа, 32 долоо хоногийн дараа - 7-10 хоногт дор хаяж 1 удаа эх барихын хүндрэлийн хөгжлийн боломжтой байдлыг хянах).
Хэт авианы шинжилгээг хийхийн тулд 3.5 МГц давтамжтай эх барихын судалгаанд ашигладаг стандарт гүдгэр мэдрэгч бүхий хэт авиан оношлогооны төхөөрөмж шаардлагатай. 2-6 МГц-ийн олон давтамжтай гүдгэр мэдрэгч эсвэл 2-8 МГц-ийн олон давтамжтай гүдгэр мэдрэгч бүхий өндөр эсвэл шинжээч ангийн хэрэгслийг шалгаж үзэхэд хамгийн оновчтой үр дүнд хүрнэ.
· Ургийн макрози - тухайн жирэмсэн үеийн ургийн массын 90 хувиас давсан хэмжээ. Макрономи хоёр төрөл байдаг:
· Макромозын тэгш хэмтэй төрөл зүйл - үндсэн, генетикийн хувьд тодорхойлогддог, эхийн гликемийн түвшингээр тодорхойлогддоггүй бөгөөд бүх ургийн хэмжигдэхүүний пропорциональ өсөлтөөр тодорхойлогддог.
· Чихрийн шижингийн фетопатийн үед макромоми хэлбэрийн астигматик хэлбэр ажиглагддаг. Тухайн нэг жирэмсний хугацаанд хэвлийн хэмжээ 90 хувь давж, толгойны хэмжээ, ташааны уртын хэвийн үзүүлэлтүүд нэмэгдэж байна.
· Давхар толгойн контур
· Хүзүүний арьсан доорх өөхний зузаан> 0.32 см
· Цээж, хэвлийн арьсан доорх өөхний зузаан> 0.5 см.
26 долоо хоногоос 4 долоо хоногт дор хаяж 1 удаа, 34 долоо хоногоос 2 долоо хоногт дор хаяж 1 удаа, 37 долоо хоногоос - 7 хоногт буюу түүнээс дээш удаа 1 удаа.
GDM-тай жирэмсэн эмэгтэйчүүдийг эх барихын заалтын дагуу хийдэг бөгөөд 2-3 инсулин эмчилгээ хийлгэхийн тулд эмнэлэгт хэвтэх эмчилгээг нарийн мэргэжлийн эмнэлэгт эсвэл эх барихын тасагт эндокринологчийн хяналтан дор хийдэг.
Цусны даралтыг хянах
· Энэ нь амбулаторийн үед хийгддэг бөгөөд цусны даралтыг өөрөө хянах өдрийн тэмдэглэлийн тусламжтайгаар (өвчтөнд цусны даралтыг өдөр бүр 2-4 удаа бие даан хэмжих), дараа нь очиж эмчид үзүүлэх. Цусны даралт өөрөө өөрийгөө хянах хэмжилтийн 1/3-аас дээш хувь нь 130/80 мм м.у.б-аас давсан тохиолдолд системчилсэн АГ-ийн эмчилгээ шаардлагатай байдаг.
· Үзүүлэлтийн дагуу цусны даралтыг өдөр бүр хянаж байдаг (амбулаторийн үед цусны даралт ихсэх, цусны даралтыг өөрөө хянах өдрийн тэмдэглэлийн дагуу цусны даралт ихсэх, эрт үеийн түүхтэй протеинурия, хаван эсвэл преэклампсийн харагдах байдал).
Биеийн жинг хянах
· Биеийн жингийн хяналтыг долоо хоног бүр хийдэг. Зөвшөөрөгдсөн жин нэмэхийг Хавсралт 2-т заасан болно.
· Илүүдэл жингээ засахын тулд өдөр тутмын илчлэгийн хэмжээг (хоолны дэглэмээс илчлэг ихтэй хоол хүнс оруулахгүй байх) багасгах, мотор идэвхийг нэмэгдүүлэхийг зөвлөж байна. Жирэмсэн эмэгтэйчүүд эмгэгийн жин нэмэгдүүлэх хоолны дэглэмийн зөвлөмжийг байнга дагаж мөрдөх ёстой.
Чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд мацаг барих өдрийг зааж өгөх ёсгүй!
Жирэмсний үед GDM-ийн хүндрэл гардаг тул чихрийн шижингийн нөхөн олговрыг сайжруулах, эмгэгийн жин нэмэгдэхээс урьдчилан сэргийлэх, ургийн макрози болон хэвлийн төрөлтийн давтамжийг бууруулах 6, 7. Зөвлөмж болгож буй ачааллын төрлүүд, үйл ажиллагааны хэмжээ, түүний эрч хүч, үйл ажиллагааны төрөл, эсрэг заалтыг Хавсралт 3-т тусгасан болно. Байна.
Ø Эхний гурван сард оношлогдсон чихрийн шижин өвчтэй эмэгтэйчүүдэд жирэмсний 11-14 долоо хоногт жирэмсний эхний үзлэгийг нарийн хийх шаардлагатай байдаг, учир нь гипергликеми нь жирэмслэлтээс өмнө болон жирэмсний эхэн үед тератоген нөлөө үзүүлдэг. Ийм эмэгтэйчүүдэд эмгэгийн давтамж нь хүн амынхаас 2-3 дахин их байдаг.
Ø Жирэмсэн болон хөхүүл үед амны хөндийн гипогликемийн эмийг ОХУ-д хориглодог.
Эх барихын хүндрэлийг эмчлэх
· Жирэмсэн болохоо болих аюулыг эмчлэх ажлыг бүх нийтээр хүлээн зөвшөөрсөн схемийн дагуу хийдэг. Чихрийн шижин өвчний үед гестаген хэрэглэх нь эсрэг заалттай байдаггүй. Заалтуудын дагуу нярайн амьсгалын замын эвдрэлийн хам шинжийн урьдчилан сэргийлэх ажлыг ерөнхийдөө хүлээн зөвшөөрөгдсөн схемийн дагуу явуулдаг. Кортикостероидын эмчилгээний үр дүнд гликемийн богино хугацааны өсөлт боломжтой байдаг бөгөөд энэ нь илүү болгоомжтой хяналт тавих, зарим тохиолдолд инсулины тунг тохируулах шаардлагатай байдаг.
GDM-ийн аливаа генийн артерийн гипертензийн эмчилгээнд төвлөрсөн нөлөөтэй эм (метилдопа), кальцийн антагонистууд (нифедипин, амлодипин гэх мэт), бета-хориглогчдыг хэрэглэдэг. Ангиотензин хувиргах фермент, ангиотензин-II рецептор хориглогч, рауфолфийн алкалоид зэргийг хориглодог.
· Сарын тэмдгийн гипертензи (GAG) эсвэл преэклампсиад нэгдэх нь эх барихын эмнэлэгт эмчлүүлэх шаардлагатай байдаг. Эмчилгээг нийтээр хүлээн зөвшөөрөгдсөн схемийн дагуу хийдэг.
· Хэрэв чихрийн шижинтэй фетопати ба полигидрамниозын хэт авиан шинж тэмдэг илэрвэл амны хөндийн глюкозын хүлцэл тестийг шинжилгээнд хамруулаагүй тохиолдолд ходоодны хоосон глюкозыг үнэлнэ. Хэрэв энэ үзүүлэлт >5.1 ммоль / л бол хоолны дэглэм, гликеми өвчнийг хянах чадварыг зааж өгөхөөс гадна GDM-тай жирэмсэн эмэгтэйчүүдэд менежментийн тактик хэрэглэхийг зөвлөж байна.
· Чихрийн шижинтэй фетопати эсвэл полигидрамниозыг хэт авиан шинжилгээгээр илрүүлэх нь инсулин эмчилгээг томилохыг илтгэнэ.хэвийн гликемийн үед ч гэсэнөөрийгөө хянах өдрийн тэмдэглэлд заасны дагуу. Инсулины эмчилгээг хийхийн тулд жирэмсэн эмэгтэй нэн даруй эндокринологич дээр очдог.
Жирэмсэн эмэгтэйчүүдэд GDM-ийн менежмент шаардлагатай байдаг
салбар дундын арга (эх барих эмэгтэйчүүдийн эмч, ерөнхий эмч / эндокринологич / ерөнхий эмч)
Эх барих эмэгтэйчүүдийн эмч нь эндокринологичдод урагт макрози / чихрийн шижингийн фетопати үүсэх талаархи мэдээллийг өгөх ёстой.
Жирэмсэн эмэгтэйг GDM-тай хүргэх
Жирэмсэн эмэгтэйд GDM, нөхөн олговрын хоолны дэглэм, эх барихын хүндрэл байхгүй тохиолдолд 2-р түвшний дунд эмнэлэгт инсулин эмчилгээ эсвэл эх барихын хүндрэл гардаг.
· GDM бүхий өвчтөнүүдийг үзлэгт оруулахаар төлөвлөсөн хугацааг эх барихын хүндрэл, перинаталь эрсдэлт хүчин зүйлээс хамаарч тус тусад нь тогтооно.
Жирэмсэн эмэгтэйчүүдэд чихрийн шижин өвчтэй, нөхөн олговрын хоолны дэглэм барьж, эх барихын хүндрэл байхгүй тохиолдолд 40 долоо хоногоос доошгүй хугацаагаар эсвэл хөдөлмөрийн эхэн үед төрөхийн тулд эмнэлэгт хэвтдэг.
· GDM-ийн инсулин эмчилгээнд эх барихын хүндрэл байхгүй, чихрийн шижингийн фетопати, сайн хяналттай нүүрс усны солилцооны шинж тэмдэг байхгүй - жирэмсний 39 долоо хоногоос өмнө жирэмсний өмнөх эмнэлэгт хэвтэх.
Макрози ба / эсвэл чихрийн шижинтэй фетопати, полигидрамниоз байгаа тохиолдолд 37 долоо хоногоос хэтрэхгүй хугацаанд эмнэлэгт хэвтэх шаардлагатай.
Хүргэлтийн нөхцөл, арга.
GDM өөрөө кесар мэс засал хийлгэх, эрт хүргэх шинж тэмдэг биш юм. Чихрийн шижинтэй фетопати байгаа нь эх, ургийн сэтгэл ханамжтай нөхцөлд эрт хүргэх шинж тэмдэг биш юм.
Жирэмсэн эмэгтэйчүүдийн чихрийн шижин өвчтэй хүмүүст хүргэх.
Жирэмсний үеийн чихрийн шижин нь кесар хагалгааны аргаар (CS) хүргэх шинж тэмдэг биш юм.
Хүргэлтийн аргыг жирэмсэн эмэгтэй хүн бүрийн хувьд эх барихын нөхцөл байдалд үндэслэн тодорхойлно.
GDM-д кесар мэс засал хийлгэх заалтыг ерөнхийдөө эх барихад хүлээн зөвшөөрдөг. Хэрэв ураг нь төрөлтөөс (мөрний dystocia) зайлсхийхийн тулд чихрийн шижинтэй фетопатийн шинж тэмдэг илэрвэл зарим тохиолдолд CS-ийн заалтыг өргөжүүлэхийг зөвлөж байна (ургийн тооцоолсон жин 4000 гр-ээс их).
GDM-ийн төлөвлөсөн кесар мэс заслын нөхцлийг дангаар нь тодорхойлж, эх, ургийн сэтгэл ханамжийн байдал, чихрийн шижингийн нөхөн олговор, макрозиома / чихрийн шижинтэй фетопати байхгүй, эх барихын хүндрэл, жирэмсний хугацааг 39-40 долоо хоног хүртэл сунгах боломжтой.
Макрози / чихрийн шижинтэй фетопати байгаа тохиолдолд жирэмслэлтийг 38-39 долоо хоногоос дээш хугацаагаар уртасгах нь зохисгүй юм.
Сайн нөхөн төлсөн GDM-тэй бол фетопати болон эх барихын хүндрэл байхгүй, эх, ургийн сэтгэл ханамжтай байдал, бэлэг эрхтний үйл ажиллагааны аяндаа хөгжих боломжтой. Хэрэв байхгүй бол жирэмслэлтийг 40 долоо хоногоос 5 хоногийн хугацаатай, дараа нь хүлээн зөвшөөрөгдсөн протоколын дагуу хөдөлмөрийг өдөөх боломжтой.
GDM бүхий байгалийн төрөлт сувгаар дамжуулан хөдөлмөрийн менежментийн онцлог
Энэ нь хөдөлмөрийн эхэн үед, хэвийн түвшинд явагддаг - хөдөлмөрийн протоколын дагуу ургийн нөхцөл байдлыг хянах завсрын горимд шилжих. Окситоциний дусаах эсвэл эпидураль өвдөлт намдаах эмчилгээг хийх тохиолдолд тасралтгүй кардиотографийн хяналт хийдэг.
одоогийн протоколуудын дагуу явуулсан.
Хөдөлмөрийн гликемийн хяналт
Үүнийг (лабораторид эсвэл зөөврийн глюкометр ашиглан) зөвхөн инсулин эмчилгээ хийлгэсэн жирэмсэн эмэгтэйчүүдэд, дэглэмд 2-2.5 цаг тутамд 1 удаа хийдэг.
Хөдөлмөр эхлэхээс өмнө жирэмсэн эмэгтэй удаан хугацаагаар ажилладаг инсулин нэвтрүүлсэн тохиолдолд хүүхэд төрөх үед глюкозын уусмалыг судсаар хийхийг шаарддаг клиник ба лабораторийн батлагдсан гипогликеми үүсэх боломжтой байдаг.
GDM бүхий жирэмсэн эмэгтэйчүүдэд хүүхэд төрүүлэхэд инсулин эмчилгээ хийдэггүй.
Хөдөлмөрийн 2-р үеийн төгсгөлд ургийн мөрний дистоци үүсэхээс урьдчилан сэргийлэх арга хэмжээ авах шаардлагатай.
Зөвхөн толгойг огтолсны дараа дур зоргоороо оролдох эхлэл
Хөдөлмөрийн 2-р шатны төгсгөлд окситоцин дусаах
Хэрэв мөрний dystocia тохиолдвол эх барихын үндэсний гарын авлагад заасан арга техникийг дагаж мөрдөх хэрэгтэй.
GDM-тэй хүүхэд төрүүлэхэд нярайн эмч заавал байх ёстой!
Төрсний дараах үеийн эмчилгээний хөтөлбөр
Хүүхэд төрсний дараа GDM бүхий бүх өвчтөнүүд инсулины эмчилгээг зогсооно. Төрсний дараа эхний гурван өдрийн туршид нүүрс усны солилцооны үйл ажиллагааг зөрчиж болзошгүйг тогтоохын тулд венийн сийвэн дэх глюкозын түвшинг заавал хэмжих шаардлагатай байдаг.
GDM-д хөхүүлэх нь эсрэг заалттай биш юм.
Венийн сийвэнгийн глюкоз бүхий мацаг барьж буй бүх эмэгтэйчүүдийг төрснөөс хойш 6-12 долоо хоногийн дараа
Ээж нь GDM эмчилгээ хийлгэсэн хүүхдэд нүүрс усны солилцооны төлөв, 2-р хэлбэрийн чихрийн шижин өвчнөөс урьдчилан сэргийлэх шаардлагатай байгаа талаар хүүхдийн эмч, өсвөр насны хүүхдийн эмч нарт мэдэгдэх шаардлагатай байна.
GDM эмчилгээ хийлгэсэн эмэгтэйчүүдийн жирэмслэлтийг төлөвлөх үе шат дахь гол ажил
· Илүүдэл жингээ хасахад чиглэсэн хоолны дэглэм.
· Биеийн идэвхжил сайжирсан
· Нүүрс усны солилцооны эмгэгийг тодорхойлох, эмчлэх.
Артерийн гипертензийн эмчилгээ, липид-холестерины солилцооны эмгэгийг засах.
Өвчтөнд өгөх зөвлөмж
ӨДӨРЛӨГИЙН СУРГУУЛИЙН ДИБЕТТЭЙ ӨДӨР
Хоол тэжээлээс бүрэн хасагдах бүтээгдэхүүн:
Элсэн чихэр, нарийн боов, амтат боов, зайрмаг, зөгийн бал, чанамал, чанамал, бүх жимсний шүүс (элсэн чихэр нэмж оруулаагүй ч гэсэн), элсэн чихэр агуулсан сүүн бүтээгдэхүүн (жимсний тараг, kefir гэх мэт. , усан үзэм, хатаасан жимс, огноо, инжир, компот, вазелин, сод, майонез, кетчуп, фруктоз, ксилит ба сорбит бүтээгдэхүүн, халаасан үр тариа (түргэн хугацаанд) эсвэл уурын будаа. Тарган мах, өөх тос хиам, хиам, паста ...
Майонез, цөцгийн тос, шар бяслаг (45-50%)
Хоол тэжээлийн хувьд хязгаарлагдмал байх ёстой, гэхдээ бүрэн хасагдахгүй бүтээгдэхүүнүүд:
Алим, жүрж, киви болон бусад жимс жимсгэнэ (үдийн хоол, үдшийн зуушны нэг жимс). Жимс нь өглөө идэхэд тохиромжтой.
улаан буудайн паста (өдөр тутмын хэрэглээ 1).
төмс (өдөр бүр 1 удаа хоол хийх, шарсан, чанасан эсвэл нухсан төмс гэхээсээ илүүтэй шатаасан төмс хэрэглэх нь дээр),
талх (энэ нь хар, цагаан биш, өдөрт 3 зүсэм), үр тариа, хивэгтэй бол илүү тохиромжтой)
үр тариа (овъёос, Сагаган будаа, шар будаатай будаа, ус эсвэл идэшгүй сүү, цөцгийн тосгүй), бор будаа. (Өдөрт нэг удаа хооллох).
Өндөг (омлет, чанасан өндөг) долоо хоногт 1-2 удаа хэрэглэж болно.
Сүү 1-2% (өдөрт нэг удаа) нэг шилээс ихгүй байна.
Та ямар ч хязгаарлалтгүйгээр идэж болно.
Бүх ногоо (төмсөөс бусад) - (өргөст хэмх, улаан лооль, байцаа, салат, улаан лууван, ургамал, цуккини, хаш, буурцагт ургамал)
Мөөг, далайн хоол (даршилаагүй)
Махан бүтээгдэхүүн (тахиа, цацагт хяруул гэх мэт), загасны бүтээгдэхүүн,
Өөх тос багатай зуслангийн бяслаг, шар сүүний (2-5%), бяслаг (10-17%), сүүн бүтээгдэхүүн (элсэн чихэргүй), халуун ногоотой, өөх тосгүй, утсан хиам, хиам, хиам, ногооны шүүс (улаан лооль, агуулаагүй) давс, холимог ногооны шүүс).
Таргалалт байгаа тохиолдолд хоол хүнсэнд өөх тосны хэмжээг хязгаарлах (өөх тосны хамгийн бага хувийг агуулсан бүх хоол хүнс, гэхдээ бүрэн өөх тосгүй). Цусны даралт ихсэх үед - хоол хийхдээ давсны хэрэглээг багасгаж, бэлэн хоолонд нэмж болохгүй. Иоджуулсан давс хэрэглээрэй.
Өдөрт таван удаа хооллох - гурван үндсэн хоол, хоёр зууш. Шөнийн цагаар нэг шил kefir эсвэл өөх тос багатай тараг (гэхдээ жимс биш!) Шаардлагатай байдаг. Хоол хүнс бүрт уураг, хүнсний ногоог оруулаарай. Нэгдүгээрт, уураг, хүнсний ногоо, дараа нь нүүрс ус идэх нь дээр. Хоол бүрт нүүрс ус (хязгаарлагдмал, гэхдээ хасагдаагүй бүтээгдэхүүн) хэмжээг анхаарч үзээрэй. Өдөрт 100-150 гр нүүрс ус (ердийн 10-12 хэсэг) хэрэглэж, өдрийн турш жигд тарааж болно. Хоол хийхдээ хоол хийх, шөл хийх, жигнэх, гэхдээ хоол хийхдээ шарсан мах биш.
1 үйлчлэх = 1 зүсэм талх = 1 дунд жимс = 2 хоолны халбагыг бэлтгэсэн будаа, паста, төмс = 1 аяга шингэн сүүн бүтээгдэхүүн
өдрийн турш үйлчлэх оновчтой хуваарилалт:
Өглөөний цай - 2 ширхэг
Үдийн хоол - 1 хоол
Үдийн хоол - 2-3 ширхэг
Зууш - 1 үйлчилнэ
Оройн хоол - 2-3 ширхэг
Хоёр дахь оройн хоол - 1 үйлчлэх
Өглөөний хоолонд 35-36 г-аас ихгүй нүүрс ус (3 XE-ээс ихгүй) байх ёстой. Үдийн болон оройн хоол 3-4 XE-ээс ихгүй, 1 XE-ийн зууш. Өглөө нүүрс ус хамгийн их тэвчих болно.
Хоолны өдрийн тэмдэглэлд хоол хүнс хэрэглэх хугацаа, идсэн хэмжээг грамм, халбага, аяга гэх мэтээр зааж өгөх шаардлагатай. Эсвэл нүүрс усыг талхны нэгжийн хүснэгтийн дагуу тоолно уу.
Жирэмсэн үед зөвшөөрөгдсөн жин нэмэгдэх
Жирэмсний өмнө BMI
Жирэмсний үеийн OPV (кг)
2, 3-р хорооллын OPV. кг / долоо хоногт
Биеийн массын дутагдал (BMI 11, 5-16
Илүүдэл жин (BMI 25.0-29.9 кг / м²)
Таргалалт (BMI≥30.0 кг / м²)
Жирэмсэн үед бие махбодийн үйл ажиллагаа
Аэробик - алхах, нордикийн алхалт, усан санд сэлэх, цанаар гулгах, дугуй унах дасгал.
Йога буюу Пилатес өөрчлөгдсөн хэлбэрээр (зүрхэнд венийн судас эргэж ороход саад болох дасгалуудаас бусад)
· Биеийн болон мөчний булчинг бэхжүүлэхэд чиглэсэн хүч чадлын сургалт.
Санал болгож байнаүйл ажиллагааны хэмжээ: Долоо хоногт 150-270 минут. Энэ үйл ажиллагааг долоо хоногийн өдрүүдэд жигд хуваарилдаг (жишээлбэл, өдөр бүр дор хаяж 25-35 минут).
Санал болгож байнаэрчим: Зүрхний цохилтын 65-75% хамгийн ихдээ Байна. Зүрхний цохилт хамгийн ихдээ дараахь байдлаар тооцоолно: зүрхний цохилт хамгийн ихдээ = 220 - нас. Түүнчлэн, эрчмийг "харилцан ярианы" тестээр үнэлж болно. Жирэмсэн эмэгтэй дасгал хийх явцад харилцан яриа хийх боломжтой байдаг ч ихэнхдээ өөрийгөө чангалдаггүй.
Зөвлөмж өгөхгүй жирэмслэлтийн үед: гэмтлийн үйл ажиллагаа (цанаар гулгах, сноуборд унах, дугуйт тэшүүр, усан цанаар гулгах, серфинг, зам дээр дугуй унах, гимнастик, морь унах), холбоо барих болон тоглоомын спорт (жишээ нь, хоккей, бокс, тулааны урлаг, хөл бөмбөг, сагсан бөмбөг, теннис), үсрэх, усанд шумбах.
Биеийн хөдөлгөөн байх ёстой зогсоосондараах шинж тэмдгүүдтэй:
Бэлгийн эрхтнээс цус алдах байдал
Умайн агшилт
Амнион шингэний нэвчилт
Их ядарсан санагдаж байна
Үйл ажиллагаа эхлэхээс өмнө амьсгаадалт
Үнэмлэхүй эсрэг заалтууд жирэмсний үеийн бие махбодийн үйл ажиллагаа:
· Зүрхний гемодинамик ач холбогдолтой өвчин (зүрхний дутагдал 2 функц. Анги ба түүнээс дээш)
Умайн хүзүүний дутагдал эсвэл умайн хүзүүний оёдол
Дутуу төрөх эрсдэлтэй олон жирэмслэлт
· Хоёр дахь эсвэл гурав дахь гурван сард толбо үүсэх зэрэг
26 долоо хоногтой жирэмсний дараа ихэсийн previa
Амнион шингэний нэвчилт
Преэклампси буюу артерийн гипертензи
Хүнд цус багадалт (Hb.)
Бие махбодийн үйл ажиллагааг томилох, түүний хэлбэр, эзлэхүүний асуудлыг шийдэх нөхцөлүүд тус тусад нь:
· Дунд зэргийн цус багадалт
Зүрхний хэмнэлийн эмгэгийн клиник ач холбогдолтой
Уушгины архаг бөглөрөлт өвчин
· Өвчин ихтэй таргалалт (BMI pregravid> 50).
Хэт бага жинтэй (BMI 12-аас бага)
Хэт их тайван амьдралын хэв маяг
· Жирэмсэн үед ургийн өсөлтийн саатал
Муу хяналттай архаг гипертензи
Муу хяналттай эпилепси
· Өдөрт 20-оос дээш тамхи татдаг.
1. Ход, М., Капур, А., Сакс, Д.А., Хадар, Э., Агарвал, М., Ди Рензо, Г.Ч. et al, Олон улсын эмэгтэйчүүдийн холбоо, эх барихын холбоо (FIGO) нь чихрийн шижингийн өвчтэй хүмүүст зориулсан санаачилга: оношлогоо, менежмент, эмчилгээнд чиглэсэн прагматик гарын авлага юм. Int J Gynaecol Obstet. 2015, 131: S173-211.
2. Эмнэлзүйн зөвлөмж (эмчилгээний протокол) "Чихрийн шижин өвчнөөр өвчлөх: оношлох, эмчлэх, төрсний дараах үеийн хяналт" MH RF 15-4 / 10 / 2-9478 2013 оны 12-р сарын 17-ны өдөр)
3. ОХУ-ын Эрүүл мэндийн яамны "Хүүхдэд удамшлын болон төрөлхийн өвчнөөс урьдчилан сэргийлэхэд жирэмсний үеийн оношлогоо сайжруулах тухай" 12/28/2000-ийн 475 тоот тушаал.
4. ОХУ-ын Эрүүл мэндийн яамны 2012 оны 11-р сарын 01-ний өдрийн 572n тоот тушаал. "Эх барих, эмэгтэйчүүдийн эрүүл мэндийн чиглэлээр эмнэлгийн тусламж үзүүлэх журам (нөхөн үржихүйн технологийг ашиглахаас бусад)"
5. ОХУ-ын Эрүүл мэндийн яамны 2003 оны 2-р сарын 10-ны өдрийн 50 тоот тушаал "Амбулаторийн эмнэлэгт эх барих, эмэгтэйчүүдийн эмнэлгийн тусламж үйлчилгээг сайжруулах тухай".
6. Склемпе Кокич I, Иванисевич М, Биоло Г, Симунич В, Кокич Т, Писот Р. Бүтцийн аэробик ба эсэргүүцлийн дасгалын хослол нь чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд гликемийн хяналтыг сайжруулдаг. Санамсаргүй байдлаар хянагддаг туршилт. Эмэгтэйчүүдийн төрөлт. 2018 оны 8-р сарын 31 (4): e232-e238. doi: 10.1016 / j.wombi.2017.10.10.004. Epub 2017 оны 10-р сарын 18.
7. Харрисон AL, Shields N, Taylor NF, Frawley HC. Дасгал хөдөлгөөн нь чихрийн шижин өвчтэй гэж оношлогдсон эмэгтэйчүүдэд гликемийн хяналтыг сайжруулдаг: Системийн тойм. J Физио., 2016.62: 188–96.
8. Радзинский В.Е., Князев С.А., Костин И.Н. Эх барихын эрсдэл. Хамгийн их мэдээлэл - эх, нялх хүүхдэд хамгийн бага аюул. - Москва: Эксмо, 2009 .-- 288 х.
9. Эх барих. Үндэсний манлайлал. Редактор Г.М.Савеллиева, В.Н.Серов, Г.Т.Сүхих, GEOTAR-Media. 2015. 814-821.
Жирэмсэн үед чихрийн шижин өвчний шалтгаан
Жирэмсэн чихрийн шижин буюу гестаген чихрийн шижин нь жирэмсэн үед тохиолддог глюкозын хүлцэл (NTG) -ийг зөрчсөн бөгөөд хүүхэд төрсний дараа алга болдог. Ийм чихрийн шижин өвчний оношлогооны шалгуур нь капилляр цусан дахь гликемийн хоёр үзүүлэлтийн дараах гурван утгаас давсан хэмжээ, ходол дээр - 4.8, 1 цагийн дараа - 9,6, 2 цагийн дараа - 8 гр 75 г глюкозыг амны ачаалал өгдөг.
Жирэмсэн үед глюкозын хүлцэл буурсан нь эсрэг заалттай ихэс дааврын физиологийн үр нөлөө, инсулины эсэргүүцлийг илэрхийлж, жирэмсэн эмэгтэйн 2% орчимд үүсдэг. Глюкозын тэвчих чадварыг эрт илрүүлэх нь хоёр шалтгааны улмаас чухал юм. Нэгдүгээрт, жирэмсний түүхтэй чихрийн шижинтэй эмэгтэйчүүдийн 40 хувь нь 6-8 жилийн дотор клиник чихрийн шижин өвчнийг үүсгэдэг тул тэдгээрийг хянах шаардлагатай, хоёрдугаарт, зөрчлийн үндсэн дээр. глюкозын хүлцэл нь урьд өмнө тогтоосон чихрийн шижинтэй өвчтөнүүдийн адил перинатал нас баралт, фетопатийн эрсдлийг нэмэгдүүлдэг.
Эрсдлийн хүчин зүйлүүд
Жирэмсэн эмэгтэйг эмчид анх удаа очиход жирэмсний үеийн чихрийн шижин өвчний эрсдлийг үнэлэх шаардлагатай байдаг, учир нь цаашдын оношлогооны тактик нь үүнээс хамаардаг. Жирэмсний өмнөх чихрийн шижин өвчнөөр өвчлөх эрсдэл багатай бүлэгт 25-аас доош насны эмэгтэйчүүд, жирэмсэн болохоос өмнө биеийн жин хэвийн, нэгдүгээр зэргийн хамаатан садангийн дунд чихрийн шижин өвчтэй, урьд өмнө хэзээ ч байгаагүй нүүрс усны солилцооны эмгэг (глюкозури орно) орсон эмэгтэйчүүд багтдаг. хүнд хэцүү эх барихын түүх. Жирэмсний чихрийн шижин өвчний эрсдэл багатай бүлэгт эмэгтэй хүнийг томилохын тулд эдгээр бүх шинж тэмдгүүдийг шаарддаг. Энэ бүлгийн эмэгтэйчүүдэд стресс тест ашиглан шинжилгээ хийхгүй бөгөөд мацаг барих гликемийн байнгын хяналт шинжилгээгээр хязгаарлагддаг.
Дотоодын болон гадаадын мэргэжилтнүүдийн нэгдсэн санал дүгнэлтээр таргалалт ихтэй эмэгтэйчүүд (BMI ≥30 кг / м 2), нэгдүгээр зэргийн хамаатан садан дахь чихрийн шижин өвчнүүд, чихрийн шижингийн түүх эсвэл нүүрс усны солилцооны эмгэг бүхий түүхий эд нь жирэмсний үеийн чихрийн шижин үүсэх өндөр эрсдэлтэй байдаг. жирэмслэлтээс гадуур. Эмэгтэй хүнийг өндөр эрсдэлтэй бүлэгт томилохын тулд жагсаасан шинж тэмдгүүдийн аль нэг нь хангалттай юм.Эдгээр эмэгтэйчүүдийг эмчид үзүүлэхэд хамгийн түрүүнд шинжилгээнд хамрагдана (хоосон ходоод дээр цусан дахь глюкозын агууламж, 100 г глюкоз бүхий шинжилгээг хийхийг зөвлөж байна. Доорх горимыг үзнэ үү).
Дунд чихрийн шижин өвчнөөр өвчлөх дундаж эрсдэлтэй бүлэгт бага, өндөр эрсдэлтэй бүлэгт ордоггүй эмэгтэйчүүд багтдаг: жишээлбэл, жирэмсний өмнө биеийн жин бага зэрэг илүүдэлтэй, эх барихын ачаалал ихтэй (том ураг, полихидрамниоз, аяндаа үр хөндөлт, гестоз, ургийн гажиг, төрөлт Энэ бүлгийн хувьд жирэмсний 24-28 долоо хоног хүртэлх жирэмсний үеийн чихрийн шижин өвчнийг хөгжүүлэхэд чухал ач холбогдолтой тестийг хийдэг.
Урьдчилан сэргийлэх чихрийн шижин
Жирэмсэн эмэгтэйчүүдэд 1, 2-р хэлбэрийн чихрийн шижин өвчний шинж тэмдэг нь нөхөн олговрын хэмжээ, өвчний үргэлжлэх хугацаанаас хамаардаг бөгөөд ихэвчлэн чихрийн шижин (артерийн даралт ихсэх, чихрийн шижингийн ретинопати, чихрийн шижингийн нефропати, чихрийн шижингийн полиневропати гэх мэт) архаг судасны хүндрэлийн илрэл, үе шатнаас хамаардаг.
Жирэмсний чихрийн шижин
Жирэмсний чихрийн шижингийн шинж тэмдэг нь гипергликемийн түвшингээс хамаардаг. Энэ нь мацаг барьдаг гипергликеми, постпандалиалын гипергликеми эсвэл гликемийн өндөр түвшинтэй чихрийн шижин өвчний сонгодог эмнэлзүйн зураглалаар илэрдэг. Ихэнх тохиолдолд эмнэлзүйн илрэл нь байхгүй эсвэл онцгой шинж чанартай байдаг. Дүрмээр бол янз бүрийн түвшний таргалалт байдаг, жирэмсэн үед жингээ хурдан авдаг. Гликеми ихтэй үед полиури, цангах, хоолны дуршил нэмэгдэх гэх мэт гомдол гарч ирдэг. Оношлогоо хийхэд хамгийн их бэрхшээл бол дунд зэргийн гипергликеми бүхий гестозури, мацаг барих гипергликеми илрээгүй тохиолдолд тохиолддог.
Манай улсад жирэмсний үеийн чихрийн шижингийн оношлогоонд нийтлэг арга байдаггүй. Одоогийн зөвлөмжийн дагуу жирэмсний үеийн чихрийн шижингийн оношлогоо нь түүний хөгжлийн эрсдэлт хүчин зүйлийг тодорхойлох, дунд болон өндөр эрсдэлтэй бүлэгт глюкозын ачаалал бүхий тестийг ашиглахад үндэслэнэ.
Жирэмсэн эмэгтэйн нүүрс усны солилцооны эмгэгийн дунд дараахь зүйлийг ялгах шаардлагатай байдаг.
- Жирэмслэхээс өмнө эмэгтэйд байсан чихрийн шижин (жирэмсний үеийн чихрийн шижин) - 1-р хэлбэрийн чихрийн шижин, 2-р хэлбэрийн чихрийн шижин, бусад төрлийн чихрийн шижин.
- Жирэмсэн эсвэл жирэмсэн чихрийн шижин - жирэмсэн үед анхны илрүүлэлт бүхий нүүрс усны солилцооны аливаа алдагдал (тусгаарлагдсан мацаг барих гипергликемиас эхлээд эмнэлзүйн илэрхий чихрийн шижин хүртэл).
Жирэмсний чихрийн шижин өвчний ангилал
Эмчилгээний аргаас хамааран жирэмсний чихрийн шижин байдаг.
- хоолны дэглэмээр нөхсөн
- инсулины эмчилгээний тусламжтайгаар нөхөн олговор өгдөг.
Өвчний нөхөн олговрын зэргээс хамаарч:
- нөхөн төлбөр
- декомпенсаци.
- E10 инсулинээс хамааралтай чихрийн шижин (орчин үеийн ангиллаар - 1-р хэлбэрийн чихрийн шижин)
- E11 Инсулинээс хамааралтай чихрийн шижин (одоогийн ангиллын 2-р хэлбэрийн чихрийн шижин)
- E10 (E11) .0 - коматай хамт
- E10 (E11) .1 - кетоацидозын хамт
- E10 (E11) .2 - бөөрний гэмтэлтэй
- E10 (E11) .3 - нүдний гэмтэлтэй
- E10 (E11) .4 - мэдрэлийн мэдрэлийн хүндрэлтэй хамт
- E10 (E11) .5 - захын эргэлтийн сулралтай
- E10 (E11) .6 - бусад тодорхойлсон хүндрэлүүдтэй хамт
- E10 (E11) .7 - олон хүндрэлтэй байдаг
- E10 (E11) .8 - тодорхойлогдоогүй хүндрэлүүд
- E10 (E11) .9 - хүндрэлгүйгээр
- 024.4 Жирэмсэн эмэгтэйчүүдийн чихрийн шижин.
Хүндрэл ба үр дагавар
Жирэмсэн бол чихрийн шижингээс гадна I эсвэл II хэлбэрийн чихрийн шижин өвчний эхэн үеэс ялгагдана. Эхийн болон урагт үүсдэг хүндрэлийг бууруулахын тулд жирэмсний эрт үеийн энэ ангиллын өвчтөнүүд чихрийн шижин өвчний хамгийн их нөхөн олговрыг шаарддаг. Үүний тулд чихрийн шижин өвчтэй өвчтөнүүдийг чихрийн шижинг тогтворжуулах, үзлэг, хавсарсан халдварт өвчнийг арилгах зорилгоор жирэмслэлтийг илрүүлэх тохиолдолд эмнэлэгт хэвтүүлэх шаардлагатай.Эхний болон давтан эмнэлэгт хэвтэх үед шээсний эрхтнийг цаг алдалгүй илрүүлэх, эмчлэх шаардлагатай байдаг тул чихрийн шижингийн нефропатийг илрүүлэх зорилгоор бөөрний үйл ажиллагааг үнэлж, бөөрний шүүлтүүр, өдөр тутмын протеинурия, сийвэнгийн креатининыг хянах шаардлагатай байдаг. Жирэмсэн эмэгтэйчүүдийг нүдний нянгийн нөхцөл байдлыг үнэлэх, ретинопати илрүүлэхийн тулд нүдний эмч дээр үзлэг хийнэ. Артерийн гипертензийн илрэл, ялангуяа диастолын даралт 90 мм-ээс дээш м.у.б. Урлагийн. Нь АГ-ийн эмчилгээний шинж тэмдэг юм. Артерийн гипертензи бүхий жирэмсэн эмэгтэйчүүдэд шээс хөөх эм хэрэглэхийг заагаагүй болно. Шалгалтын дараа тэд жирэмслэлтийг хадгалах боломжтой эсэхээ шийддэг. Жирэмслэхээс өмнө тохиолдож байсан чихрийн шижин өвчний үед түүнийг зогсоох заалтууд нь ургийн нас баралт, фетопатийн өндөр хувьтай байдаг ба энэ нь чихрийн шижин өвчний үргэлжлэх хугацаа болон хүндрэлийн хамааралтай байдаг. Чихрийн шижин өвчтэй эмэгтэйчүүдэд ургийн эндэгдэл ихэссэн нь төрөлт, нярайн эндэгдэл хоёулаа амьсгалын дутагдлын синдром ба төрөлхийн гажигтай холбоотой юм.
Жирэмсэн үед чихрийн шижин өвчний оношлогоо
Дотоодын болон гадаадын мэргэжилтнүүд жирэмсний чихрийн шижингийн оношлогоонд дараахь аргыг санал болгож байна. Нэг алхамт хандлага нь жирэмсний үеийн чихрийн шижингийн өндөр эрсдэлтэй эмэгтэйчүүдэд хамгийн хэмнэлттэй байдаг. Энэ нь 100 г глюкоз агуулсан оношлогооны тест хийхээс бүрдэнэ. Дунд эрсдэлтэй бүлэгт хоёр үе шаттай аргачлалыг санал болгож байна. Энэ аргыг ашиглан скрининг шинжилгээг эхлээд 50 г глюкозоор хийдэг бөгөөд хэрэв зөрчсөн тохиолдолд 100 грамм тест хийдэг.
Скрининг хийх аргачлал нь дараахь байдлаар байна: эмэгтэй хүн 50 г глюкозыг уусан шилэн аяганд ууж (ямар ч үед, хоосон ходоодонд биш) ууж, нэг цагийн дараа венийн сийвэн дэх глюкозыг тодорхойлдог. Хэрэв нэг цагийн дараа сийвэн дэх глюкоз 7.2 ммоль / л-ээс бага байвал шинжилгээг сөрөг гэж үздэг бөгөөд үзлэгийг цуцална. (Зарим удирдамж нь гликемийн түвшинг 7.8 ммоль / л-ийн эерэг тестийн шалгуур үзүүлэлт болгож санал болгодог боловч гликемийн түвшин 7.2 ммоль / л бол ходоодны чихрийн шижингийн эрсдлийг нэмэгдүүлдэг илүү мэдрэмтгий шинж тэмдэг болохыг харуулж байна.) Хэрэв плазмын глюкоз эсвэл байвал 7.2 ммоль / л-ээс их бол 100 г глюкоз агуулсан туршилтыг заана.
100 г глюкоз агуулсан туршилтын журам нь илүү хатуу протоколыг өгдөг. Туршилтыг өглөөний хоосон ходоод дээр, шөнийн цагаар 8-14 цагийн турш мацаг барьсны дараа ердийн хоолны дэглэм (өдөрт дор хаяж 150 гр нүүрс ус), хязгааргүй бие махбодийн идэвхжил зэргийг судалж үзэхээс өмнө дор хаяж 3 хоногийн турш хийдэг. Туршилтын үеэр та сууж байх ёстой, тамхи татахыг хориглоно. Туршилтын үеэр мацаг барьсан венийн сийвэнгийн гликеми тодорхойлогддог бөгөөд дасгал хийснээс хойш 1 цаг, 2 цаг, 3 цагийн дараа. Ходоодны чихрийн шижингийн оношлогоо нь 2 ба түүнээс дээш гликемийн агууламжтай тэнцүү буюу дараахь хэмжээнээс давсан тохиолдолд тогтоогддог: хоосон ходоод дээр - 5.3 ммоль / л, 1 цагийн дараа - 10 ммоль / л, 2 цагийн дараа - 8.6 ммоль / л, 3 цагийн дараа - 7.8 ммоль / л байна. Альтернатив арга бол 75 глюкоз (үүнтэй төстэй протокол) бүхий хоёр цагийн туршилтыг ашиглах явдал байж болох юм. Энэ тохиолдолд жирэмсний үеийн чихрийн шижингийн оношийг тогтоохын тулд 2 ба түүнээс дээш тооны тодорхойлолтонд венийн сийвэнгийн гликемийн түвшин дараахь утгатай тэнцэх буюу түүнээс хэтрэхгүй байх шаардлагатай: хоосон ходоод дээр - 5.3 ммоль / л, 1 цагийн дараа - 10 ммоль / л, 2 цагийн дараа. - 8.6 ммоль / л байна. Гэсэн хэдий ч Америкийн Чихрийн шижингийн нийгэмлэгийн мэргэжилтнүүдийн үзэж байгаагаар энэ арга нь 100 грамм дээжийн хүчинтэй биш юм. Шинжилгээнд гликемийн дөрөвдэх (гурван цаг) тодорхойлох нь 100 г глюкоз агуулсан туршилт хийхдээ жирэмсэн эмэгтэйд нүүрс усны солилцооны төлөв байдлыг илүү найдвартай шалгах боломжийг олгодог.Жирэмсний чихрийн шижин өвчнөөр өвчилсөн эмэгтэйчүүдэд мацаг барих гликемийн байнгын хяналт шинжилгээ нь зарим тохиолдолд жирэмсний үеийн чихрийн шижин өвчнийг бүрэн хасах боломжгүй гэдгийг тэмдэглэх нь зүйтэй бөгөөд учир нь жирэмсэн эмэгтэйчүүдэд хэвийн мацаг барих гликеми нь жирэмсэн бус эмэгтэйчүүдтэй харьцуулахад арай доогуур байдаг. Тиймээс мацаг барих нормогликеми нь дараахь гликемийн илрэлийг үгүйсгэхгүй бөгөөд энэ нь чихрийн шижин өвчний илрэл бөгөөд зөвхөн стресс шинжилгээний үр дүнд илрэх боломжтой юм. Хэрэв жирэмсэн эмэгтэй венийн сийвэн дэх гликемийн өндөр үзүүлэлт илэрвэл: хоосон ходоод дээр 7 ммоль / л-ээс их, цусны дээжинд - 11.1-ээс дээш, оношилгооны дараагийн өдөр эдгээр утгыг баталгаажуулах шаардлагагүй бөгөөд жирэмсний үеийн чихрийн шижингийн оношийг тогтоосон гэж үзнэ.
Жирэмсний үеийн чихрийн шижин
Жирэмсний бүх жирэмслэлтийн 7 орчим хувь нь жирэмсний үеийн чихрийн шижин (GDM) -ээр хүндрүүлдэг бөгөөд энэ нь дэлхийн хэмжээнд жилд 200 мянга гаруй тохиолддог. Артерийн гипертензи ба дутуу төрөлттэй зэрэгцэн GDM нь жирэмсний хамгийн түгээмэл хүндрэлүүдийн нэг юм.
- Таргалалт нь жирэмсэн үед чихрийн шижин өвчтэй болох эрсдэлийг дор хаяж хоёр удаа нэмэгдүүлдэг.
- Бүх жирэмсэн эмэгтэйчүүдэд глюкозын хүлцэл тестийг 24-28 долоо хоногийн турш жирэмслэхээс өмнө хийнэ.
- Хэрэв хоосон ходоод дээрх плазмын глюкозын хэмжээ 7 ммоль / л-ээс давсан бол чихрийн шижин өвчний манифест үүсэх талаар ярьдаг.
- GDM-ийн амны хөндийн гипогликемийн эмүүд эсрэг заалттай байдаг.
- GDM нь төлөвлөсөн кесар хагалгааны заалт гэж тооцогддоггүй бөгөөд үүнээс гадна эрт хүргэх шаардлагатай байдаг.
Жирэмсний үеийн чихрийн шижин ба урагт үзүүлэх нөлөөллийн эмгэг жам
Жирэмсний эхний үе шатнаас эхлэн ураг болон үүсэх ихэс нь их хэмжээний глюкоз хэрэгтэй бөгөөд энэ нь тээвэрлэгч уураг ашиглан урагт тасралтгүй нийлүүлдэг. Үүнтэй холбоотойгоор жирэмсэн үед глюкозын хэрэглээ мэдэгдэхүйц хурдасдаг бөгөөд энэ нь цусан дахь түвшинг бууруулахад тусалдаг. Жирэмсэн эмэгтэйчүүд хоолонд болон унтах үед гипогликеми үүсэх хандлагатай байдаг тул ураг глюкозыг үргэлж авдаг.
Жирэмсэн үед жирэмсний үеийн чихрийн шижингийн халдвар нь нярай болон эхийн хувьд ямар аюултай вэ?

Жирэмсэн болохын хэрээр эд эсийн инсулинд мэдрэмтгий чанар буурч, инсулины концентраци нь нөхөн олговрын хэмжээг нэмэгдүүлдэг. Үүнтэй холбоотойгоор инсулины суурь хэмжээ (хоосон ходоод дээр) нэмэгдэхээс гадна глюкозын хүлцлийг шалгах тест (инсулины хариу урвалын эхний ба хоёрдугаар үе шат) ашиглан өдөөгдсөн инсулины агууламж нэмэгддэг. Жирэмсний үеийн нас ахих тусам цусан дахь инсулиныг устгах үйлчилгээ нэмэгддэг.
Инсулины үйлдвэрлэл хангалтгүй байгаа тул жирэмсэн эмэгтэйчүүдэд чихрийн шижин өвчнийг үүсгэдэг бөгөөд энэ нь инсулины эсэргүүцлийг нэмэгдүүлдэг. Үүнээс гадна цусан дахь проинсулины хэмжээ ихсэх нь GDM-ийн шинж чанар бөгөөд нойр булчирхайн бета эсүүдийн үйл ажиллагаа муудаж байгааг илтгэнэ.

Бөөлжих чихрийн шижин өвчний оношлогоо: үзүүлэлт ба норм
2012 онд Оросын эндокринологийн нийгэмлэгийн мэргэжилтнүүд, Оросын эх барих эмэгтэйчүүдийн эмч нарын нийгэмлэгийн мэргэжилтнүүд Оросын үндэсний зөвшилцлийг "Гестатозын чихрийн шижин: оношлох, эмчлэх, төрсний дараах үеийн хяналт" (цаашид Оросын үндэсний зөвшилцөл) гэж батлав. Энэхүү баримт бичгийн дагуу ТЕГ-ыг дараах байдлаар тодорхойлсон болно.


Жирэмсэн эхний эмчилгээнд
- мацаг барих плазмын глюкоз, эсвэл
- гликатлаг гемоглобин (Гликохемоглобины стандартчиллын үндэсний хөтөлбөрийн дагуу баталгаажсан, DCCT-т батлагдсан жишиг утгын дагуу стандартчилагдсан арга) - эсвэл Чихрийн шижингийн хяналт ба хүндрэлийн судалгаа
- плазмын глюкозыг хоол хүнс хэрэглэхээс үл хамааран өдрийн аль ч цагт авна.
Жирэмсний 24-28 дахь долоо хоногт
- Бүх жирэмсэн эмэгтэйчүүдийг, түүний дотор эрт үе шатанд нүүрс усны солилцооны хэвийн бус эмгэгийг оруулаагүй эмэгтэйчүүдэд жирэмсний 24-28 долоо хоногт амны хөндийн глюкозын хүлцлийн шинжилгээ (PHGT) өгнө.Хамгийн оновчтой хугацаа нь 24-26 долоо хоног, гэхдээ HRTT-ийг 32 долоо хоног хүртэл жирэмслэх боломжтой.
Өөр өөр улс орнуудад PGTT нь янз бүрийн глюкозын ачаалалтай явагддаг. Үр дүнгийн тайлбар нь арай өөр байж болно.
Орос улсад PGTT нь 75 г глюкозтой явагддаг бөгөөд АНУ болон Европын холбооны олон орнуудад 100 г глюкоз агуулсан шинжилгээг оношлогооны стандарт гэж хүлээн зөвшөөрдөг. Америкийн чихрийн шижингийн нийгэмлэг нь PHTT-ийн эхний ба хоёрдахь хувилбарууд ижил оношлогооны утгатай болохыг баталж байна.
PGTT-ийн тайлбарыг эндокринологич, эх барих эмэгтэйчүүдийн эмч, эмчилгээний эмч хийж болно. Хэрэв шинжилгээний үр дүн нь манифестийн чихрийн шижин үүсэхийг харуулж байвал жирэмсэн эмэгтэйг даруй эндокринологич руу илгээнэ.
GDM бүхий өвчтөнүүдийн менежмент
Оношлогоо хийснээс хойш 1-2 долоо хоногийн дараа өвчтөнийг эх барих эмэгтэйчүүдийн эмч, эмчилгээний эмч, ерөнхий эмч нарын ажиглалтанд оруулдаг.
- Туршилтыг хэвийн хоол тэжээлийн эсрэг явуулдаг. Туршилтаас 3-аас доошгүй хоногийн өмнө өдөрт дор хаяж 150 гр нүүрс ус өгөх ёстой.
- Судалгааны өмнөх хамгийн сүүлийн хоол нь дор хаяж 30-50 гр нүүрс ус агуулсан байх ёстой.
- Туршилтыг хоосон ходоод дээр хийдэг (хоол идсэнээс хойш 8-14 цагийн дараа).
- Шинжилгээ хийхийн өмнө ус уухыг хориглоно.
- Судалгааны явцад та тамхи татаж чадахгүй.
- Туршилтын үеэр өвчтөн сууж байх ёстой.
- Боломжтой бол судалгааны өмнөх өдөр ба түүний үеэр цусан дахь глюкозын түвшинг өөрчлөх эмийг хэрэглэхээс татгалзах шаардлагатай. Үүнд мультивитамин, төмрийн бэлдмэлүүд орно, үүнд нүүрс ус, кортикостероид, бета-хориглогч, бета-адренергик агонистууд орно.
- PGTT бүү ашигла:
- жирэмсэн эхийн хорт хавдартай бол
- хатуу амрах үед,
- цочмог үрэвсэлт өвчний арын дор
- архаг нойр булчирхайн үрэвсэл, эсвэл нөхөн сэргээгдсэн ходоодны синдромтой.
Оросын үндэсний зөвшилцлийн дагуу ил гарсан GDS бүхий жирэмсэн эмэгтэйд өгөх зөвлөмж.
Эмэгтэй хүний биеийн жин, өндрөөс хамаарч хоолны дэглэмийг бие даасан залруулга хийдэг. Маш амархан шингэцтэй нүүрс усыг бүрэн арилгах, өөх тосны хэмжээг хязгаарлахыг зөвлөж байна. Хоолыг 4-6 хүлээн авалтанд жигд тарааж байх ёстой. Тэжээллэг бус чихэрлэгчийг дунд зэрэг хэрэглэж болно.
BMI> 30 кг / м2 хэмжээтэй эмэгтэйчүүдэд хоногийн илчлэгийн хэмжээг 30-33% (өдөрт ойролцоогоор 25 ккал / кг) бууруулах шаардлагатай. Ийм арга хэмжээ нь гипергликеми болон плазмын триглицеридийг бууруулдаг болохыг нотолж байна.
- цусан дахь сахарын мацаг барихаас өмнө, хоолны дараа 1 цагийн дараа
- өглөө ходоодонд шээсэнд кетон биетийн түвшин (унтахаасаа өмнө эсвэл шөнийн цагаар кетонури, кетонемийн хувьд ойролцоогоор 15 г хэмжээтэй нүүрс ус авахыг зөвлөж байна),
- цусны даралт
- ургийн хөдөлгөөн,
- биеийн жин.
Үүнээс гадна, өвчтөн өөрөө өөрийгөө хянах өдрийн тэмдэглэл, хоолны өдрийн тэмдэглэл хөтлөхийг зөвлөж байна.
Инсулины эмчилгээний заалт, Оросын үндэсний зөвшилцлийн зөвлөмж
- Зорилтот сийвэнгийн глюкоз хүрэх чадваргүй болох
- Хэт авиан шинжилгээгээр чихрийн шижинтэй фетопатийн шинж тэмдэг (архаг гипергликемийн шууд бус нотолгоо)
- Ургийн чихрийн шижинтэй фетопатийн хэт авиан шинж тэмдэг:
- том жимс (хэвлийн голч нь 75 хувь буюу их хэмжээтэй),
- гепатоспленомегали,
- зүрх судасны ба / эсвэл кардиопати
- толгойг нь тойрч
- арьсан доорх өөхний давхаргыг хавдах, өтгөрүүлэх,
- Умайн хүзүүний нугалам,
- GDM-ийн тогтоосон оноштой анхны илрүүлсэн буюу өсөн нэмэгдэж буй полихидрамниоз (бусад шалтгааныг хасаагүй тохиолдолд).
Инсулин эмчилгээг томилохдоо жирэмсэн эмэгтэйг эндокринологич (эмчилгээний эмч), эх барих эмэгтэйчүүдийн эмч нар удирдан явуулдаг.
Жирэмсэн эмэгтэйчүүдэд жирэмсний үеийн чихрийн шижингийн эмчилгээ: эмийн эмчилгээний сонголт
Жирэмслэлт ба хөхүүл үед амаар гипогликемийн эм хэрэглэх нь эсрэг заалттай байдаг!
Бүх инсулины бүтээгдэхүүнийг Америкийн Хүнс, Эмийн Захиргааны Зөвлөлийн (FDA) зөвлөмжийн дагуу хоёр бүлэгт хуваадаг.
- В ангилалд (урагт сөрөг нөлөө нь амьтны судалгаагаар тогтоогдоогүй, жирэмсэн эмэгтэйчүүдэд хангалттай, сайн хяналттай судалгаа хийгдээгүй),
- С ангилал (урагт үзүүлэх сөрөг нөлөөг амьтдын судалгаагаар тогтоосон, жирэмсэн эмэгтэйн судалгаа хийгдээгүй).

Оросын үндэсний зөвшилцлийн зөвлөмжийн дагуу:
- жирэмсэн эмэгтэйчүүдэд зориулсан бүх инсулин бэлдмэлийг худалдааны нэр, зайлшгүй заалттай,
- GDM-ийг илрүүлэхийн тулд эмнэлэгт хэвтэх шаардлагагүй бөгөөд эх барихын хүндрэлээс хамаардаг.
- GDM нь төлөвлөсөн кесар хагалгааны хэсэг эсвэл эрт хүргэх шинж тэмдэг биш юм.
Товч тайлбар
Чихрийн шижин (чихрийн шижин) Энэ нь архаг гипергликемийн шинж чанартай инсулины шүүрэл, инсулины нөлөөлөл эсвэл эдгээр хоёр хүчин зүйлээс үүдэлтэй бодисын солилцооны (бодисын солилцооны) өвчин юм. Чихрийн шижин өвчний архаг гипергликеми нь янз бүрийн эрхтнүүдийн гэмтэл, үйл ажиллагааны алдагдал, дутагдал, ялангуяа нүд, бөөр, мэдрэл, зүрх, судасны судасны үрэвсэл дагалддаг (ДЭМБ, 1999, 2006 оны хавсралтууд) 1, 2, 3.
Бэлдмэлийн чихрийн шижин (GDM) - энэ бол жирэмслэлтийн үед анх илэрсэн боловч "манифест" чихрийн шижин 2, 5. шалгуурт нийцээгүй гиперликеми хэлбэрээр тодорхойлогддог өвчин бөгөөд жирэмсэн үед анх илэрсэн, анх удаа илэрч байсан глюкозын хүлцэл зөрчигддөг.
I. ОРШИЛ
Протоколын нэр: Жирэмсэн үед чихрийн шижин
Протоколын код:
ICD-10-ийн дагуу код (кодууд):
E 10 Инсулинээс хамааралтай чихрийн шижин
E 11 Инсулинээс хамааралтай чихрийн шижин
O24 Жирэмсэн үед чихрийн шижин өвчтэй
O24.0 Өвчтөний инсулин хамааралтай чихрийн шижин
O24.1 Чихрийн шижин өвчнийг үүсгэгч инсулин хамаардаггүй
O24.3 Өвчний өвчлөл, тодорхойлогдоогүй
O24.4 Жирэмсэн үед чихрийн шижин өвчтэй
O24.9 Жирэмсний үеийн чихрийн шижин, тодорхойлогдоогүй
Протоколд ашигласан товчлол:
AH - артерийн гипертензи
HELL - цусны даралт
GDM - жирэмсний үеийн чихрийн шижин
DKA - чихрийн шижингийн кетоацидоз
IIT - Эрчимжүүлсэн инсулины эмчилгээ
IR - инсулины эсэргүүцэл
IRI - дархлаа сулардаг инсулин
BMI - биеийн массын индекс
UIA - микроальбуминури
NTG - глюкозын хүлцлийг бууруулдаг
NGN - буурсан мацаг барих гликеми
NMH - глюкозын байнгын хяналт
NPII - арьсан доорх тасралтгүй инсулин дусаах (инсулин шахуурга)
PGTT - амаар глюкозын хүлцлийн тест
PSD - жирэмсний үеийн чихрийн шижин
Чихрийн шижин
2-р хэлбэрийн чихрийн шижин - 2-р хэлбэрийн чихрийн шижин
1-р хэлбэрийн чихрийн шижин - 1-р хэлбэрийн чихрийн шижин
SST - элсэн чихэр бууруулах эмчилгээ
FA - биеийн хөдөлгөөн
XE - талхны нэгж
ЭКГ - электрокардиограм
HbAlc - гликозилжуулсан (гликатлагдсан) гемоглобин
Протокол боловсруулах огноо: 2014 он.
Өвчтөний ангилал: 1 ба 2-р хэлбэрийн чихрийн шижинтэй жирэмсэн эмэгтэйчүүд (GM).
Хэрэглэгч нар: эндокринологич, ерөнхий эмч, ерөнхий эмч, эх барих эмэгтэйчүүдийн эмч, түргэн тусламжийн эмч.
Ялгаатай оношлогоо
Ялгаатай оношлогоо
Хүснэгт 7 Жирэмсэн эмэгтэйчүүдэд чихрийн шижин өвчний ялгаатай оношлогоо
| Чихрийн шижингийн нэр хүнд | Жирэмсэн үед илэрдэг чихрийн шижин | GDM (Хавсралт 6) |
| Анамнез | ||
| Чихрийн шижингийн оношийг жирэмсний өмнө тогтоодог | Жирэмсэн үед тодорхойлогддог | Жирэмсэн үед тодорхойлогддог |
| Чихрийн шижин оношлох зорилгоор венийн сийвэн дэх глюкоз ба HbA1c | ||
| Зорилгодоо хүрэх | Мацаг барих глюкоз ≥7.0 ммоль / L HbA1c ≥6.5% Өдрийн цаг хугацаанаас үл хамааран глюкоз .111.1 ммоль / л байна | Мацаг барих глюкоз ≥5.1 |
| Оношлогооны нэр томъёо | ||
| Жирэмсний өмнө | Ямар ч жирэмсэн үед | Жирэмсний 24-28 долоо хоногт |
| PGT хийх | ||
| Хэрэгжүүлээгүй | Энэ нь эрсдэлтэй жирэмсэн эмэгтэйг анхны эмчилгээнд хийдэг | Энэ нь жирэмсний эхэн үед нүүрс усны солилцооны зөрчилгүй жирэмсэн бүх эмэгтэйчүүдэд 24-28 долоо хоногийн турш явагддаг. |
| Эмчилгээ | ||
| Инсулин буюу инсулинотератиныг хэд хэдэн удаа инсулин тарьж эсвэл арьсан доорх тасралтгүй дусаах замаар (pomp) хийнэ. | Инсулины эмчилгээ эсвэл хоолны дэглэмийн эмчилгээ (T2DM-тай) | Шаардлагатай бол инсулины эмчилгээ, хоолны дэглэм |
Гадаадад эмчлүүлэх талаар үнэгүй зөвлөгөө! Доорх хүсэлтийг үлдээнэ үү
Эрүүл мэндийн зөвлөгөө аваарай
Эмчилгээний зорилго:
Жирэмсэн эмэгтэйчүүдэд чихрийн шижин өвчнийг эмчлэх зорилго нь норогликеми хүрэх, цусны даралтыг хэвийн болгох, чихрийн шижин өвчний хүндрэлээс урьдчилан сэргийлэх, жирэмслэлт, төрөлт, төрсний дараах үеийн хүндрэлийг бууруулах, перинаталь үр дүнг сайжруулах явдал юм.
Хүснэгт 8 Жирэмсний 2, 5 дахь нүүрс усны агууламжийн зорилтот утга
| Суралцах цаг | Гликеми |
| Хоосон ходоод дээр / хоолны өмнө / унтахаас өмнө / 03.00 | 5.1 ммоль / л хүртэл байна |
| Хоол идсэнээс 1 цагийн дараа | 7.0 ммоль / л хүртэл байна |
| Хба1c | ≤6,0% |
| Гипогликеми | үгүй шүү |
| Шээсний кетон бие | үгүй шүү |
| ХҮҮ |
Эмчилгээний тактик 2, 5, 11, 12:
• хоолны дэглэм,
• биеийн тамирын үйл ажиллагаа,
• сургалт, өөрийгөө хянах чадвар,
• элсэн чихэр бууруулдаг эм.
Эмийн бус эмчилгээ
Хоолны эмчилгээ
1-р хэлбэрийн чихрийн шижин өвчний үед зохих хоолны дэглэмийг зөвлөж байна: өлсгөлөнгийн кетозоос урьдчилан сэргийлэхийн тулд хангалттай хэмжээний нүүрс усаар хооллоорой.
GDM ба 2-р хэлбэрийн чихрийн шижин өвчний үед хоолны дэглэмийн эмчилгээ нь амархан шингэцтэй нүүрс ус, өөх тосны хязгаарлалтыг эс тооцвол өдөр тутмын хоол хүнсний хэмжээг 4-6 тунгаар жигд хуваарилдаг. Хоол тэжээлийн эслэг ихтэй нүүрс ус нь өдөр тутмын илчлэгийн 38-45% -иас ихгүй, уураг - 20-25% (1.3 г / кг), өөх тос - 30% хүртэл байх ёстой. Ердийн BMI (18-25 кг / м2) хэмжээтэй эмэгтэйчүүдэд өдөр тутмын илчлэгийн хэмжээг 30 ккал / кг, илүүдэл жинтэй (BMI 25-30 кг / м2) 25 ккал / кг, таргалалттай (BMI ≥30 кг / м2) зөвлөж байна. 12-15 ккал / кг.
Бие махбодийн үйл ажиллагаа
Чихрийн шижин ба GDM-ийн хувьд тунгаар аэробик дасгал хийж, долоо хоногт дор хаяж 150 минут алхах, усан санд сэлэх, өвчтөн өөрөө өөрийгөө хянах, үр дүнг эмчид үзүүлнэ. Цусны даралт, умайн гипертоны өсөлтийг өдөөж болох дасгалуудаас зайлсхийх шаардлагатай.
Өвчтөний боловсрол, өөрийгөө хянах чадвар
• Өвчтөний боловсрол нь өвчтөнд эмчилгээний тодорхой зорилгыг хэрэгжүүлэхэд шаардлагатай мэдлэг, чадварыг эзэмшүүлэх ёстой.
• Жирэмсэн болон жирэмсэн эмэгтэйчүүдийг сургалтанд хамрагдаагүй (анхан шатны мөчлөг) эсвэл аль хэдийн бэлтгэлд хамрагдсан өвчтөнүүд (давтан мөчлөгийн хувьд) чихрийн шижингийн сургуульд өөрсдийн мэдлэг, сэдэл төрүүлэхээр эсвэл эмчилгээний шинэ зорилго гарч ирэхэд инсулин эмчилгээнд шилждэг.
Өөрийгөө хянахl ходоодонд хоосон зөөврийн төхөөрөмж (глюкометр) ашиглан гликеми тодорхойлох, үндсэн хоолноос 1 цагийн өмнө хоосон ходоод, цусны даралт, ургийн хөдөлгөөн, биеийн жин, өөрийгөө хянах өдрийн тэмдэглэл, хоолны өдрийн тэмдэглэл хөтлөнө.
NMG систем Энэ нь хоцрогдсон гипогликеми эсвэл байнга тохиолддог гипогликемийн тохиолдлуудад уламжлалт өөрийгөө хянах нэмэлт хэрэгсэл болгон ашигладаг (Хавсралт 3).
Эмийн эмчилгээ
Чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд зориулсан эмчилгээ
• Метформин, глибенкламидын хамт жирэмсэн бол жирэмсний хугацааг уртасгах боломжтой. Жирэмсэн болохоос өмнө элсэн чихрийг бууруулах бусад бүх эмийг түдгэлзүүлж инсулинаар сольж байх ёстой.
• Хүний инсулины богино, дунд хугацааны бэлдмэл, В ангиллын дагуу зөвшөөрөгдсөн хэт богино, урт хугацааны инсулины аналогийг хэрэглэдэг.
Хүснэгт 9 Жирэмсэн инсулины эм (В жагсаалт)
| Инсулины бэлдмэл | Захиргааны чиглэл |
| Генетикийн хувьд хүний богино хугацааны инсулин үүсгэдэг | Тариур, тариур, шахуурга |
| Тариур, тариур, шахуурга | |
| Тариур, тариур, шахуурга | |
| Генетикийн аргаар боловсруулсан хүний дундаж инсулин | Тариур |
| Тариур | |
| Тариур | |
| Ultrashort инсулины аналог | Тариур, тариур, шахуурга |
| Тариур, тариур, шахуурга | |
| Урт удаан ажилладаг инсулины аналоги | Тариур |
• Жирэмсэн үед эмийг бүртгэх, урьдчилан бүртгүүлэх бүрэн процедурт хамрагдаагүй биосимил инсулины бэлдмэл хэрэглэхийг хориглоно. жирэмсэн эмэгтэйчүүдийн эмнэлзүйн туршилтууд.
• Бүх инсулины бэлдмэлийг жирэмсэн эмэгтэйчүүдэд заавал олон улсын патентгүй нэрийг заавал зааж өгнө худалдааны нэр.
• Инсулин уух хамгийн сайн арга бол глюкозыг тогтмол хянах инсулин шахуурга юм.
• Жирэмсний 2-р хагаст инсулины өдөр тутмын хэрэгцээ жирэмсний өмнөх анхны хэрэгцээтэй харьцуулахад эрс нэмэгдэж, 2-3 дахин ихэсч болно.
• Фолийн хүчил нь жирэмсний 12 дахь долоо хоног хүртэл өдөрт 500 мкг, эсрэг заалт байхгүй тохиолдолд өдөрт 250 мкг калийн иодид ууна.
• Шээсний замын халдварыг илрүүлэх антибиотик эмчилгээ (эхний гурван сард пенициллин, II эсвэл III гурван сард пенициллин, эсвэл цефалоспорин).
1-р хэлбэрийн чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд инсулины эмчилгээний онцлог 8, 9
Эхний 12 долоо хоног Ургийн "гипогликемийн" нөлөөгөөр (чихрийн шижин нь эхийн цусны урсгалаас ургийн цусны урсгал руу шилжсэнтэй холбоотой) эмэгтэйчүүдэд чихрийн шижин өвчний үед "сайжруулалт" дагалддаг тул инсулиныг өдөр бүр хэрэглэх хэрэгцээ багасч, энэ нь өөрийгөө гипогликемийн нөхцөл болох боломжтой юм. Соможи үзэгдэл ба дараа нь декомпенсаци.
Инсулины эмчилгээнд чихрийн шижин өвчтэй эмэгтэйчүүдэд гипогликемийн эрсдэл нэмэгдэж, жирэмслэлтийн үед, ялангуяа эхний гурван сард жирэмслэлтийн үед үүнийг хүлээн зөвшөөрөхөд хэцүү байдаг. 1-р хэлбэрийн чихрийн шижинтэй жирэмсэн эмэгтэйчүүдийг глюкагоны нөөцөөр хангах хэрэгтэй.
13-р долоо хоногоос эхэлнэ гипергликеми ба глюкозури нэмэгдэж, инсулины эрэлт ихэсдэг (жирэмсний өмнөх түвшин дунджаар 30-100%), ялангуяа 28-30 долоо хоногт кетоацидоз үүсэх эрсдэл нэмэгддэг. Энэ нь ихэсийн дааврын өндөр идэвхжилтэй холбоотой бөгөөд chorionic somatomammatropin, прогестерон, эстроген зэрэг эсрэг заалттай бодис үүсгэдэг.
Тэдний илүүдэл нь дараахь зүйлийг авчирдаг.
• инсулины эсэргүүцэл,
• өвчтөний бие махбодийн зкоген инсулин, мэдрэмтгий чанар буурах,
Өдөр тутмын тун инсулины хэрэгцээг нэмэгдүүлэх,
• өглөөний өглөө глюкозын хэмжээ хамгийн ихээр нэмэгддэг "өглөөний үүр" синдромыг илэрхийлдэг.
Өглөөний гипергликемитэй бол үдшийн гипогликеми үүсэх өндөр эрсдэлтэй тул удаан хугацааны инсулины тунг ихэсгэхийг хүсдэггүй. Иймээс өглөөний гипергликеми бүхий эдгээр эмэгтэйчүүдэд өглөөний уртасгасан инсулин, инсулины богино / хэт богино нөлөө бүхий нэмэлт тунг өгөх эсвэл инсулин шахах эмчилгээнд шилжүүлэхийг зөвлөж байна.
Ургийн амьсгалын замын эвдрэлийн синдромоос урьдчилан сэргийлэх үед инсулин эмчилгээний онцлог: дексаметазоныг өдөрт 2 удаа 2 өдрийн турш хэрэглэх үед сунгасан инсулины тун нь дексаметазоныг хэрэглэснээс хойш 2 дахин нэмэгддэг. Гликемийн хяналтыг өглөөний 06.00 цагт, хоолны өмнө болон дараа, унтахын өмнө, 03.00 цагт хийдэг. богино инсулиныг тунг тохируулах зорилгоор. Усны давсны солилцоог засах.
37 долоо хоногийн дараа Жирэмсэн үед инсулины хэрэгцээ дахиад буурч болох бөгөөд энэ нь өдөрт 4-8 нэгж инсулины тунгаар буурахад хүргэдэг. Ургийн булчирхайн нойр булчирхайн эд эсийн инсулин нийлэгжүүлэгч үйл ажиллагаа нь маш өндөр бөгөөд энэ нь эхийн цуснаас глюкозыг их хэмжээгээр агуулдаг гэж үздэг. Гликеми огцом буурч байгаа тул ихэсийн дутагдлын арын феопластик цогцолборыг дарангуйлахтай холбоотойгоор ургийн нөхцөл байдалд хяналтыг бэхжүүлэх нь зүйтэй юм.
Хүүхэд төрүүлэх үед Цусан дахь сахарын хэмжээ ихээхэн хэлбэлзэлтэй болж, бие махбодийн хийсэн ажил, эмэгтэй хүний ядаргаа, сэтгэл хөдлөлийн нөлөөн дор гипергликеми ба ацидоз үүсч болно.
Хүүхэд төрсний дараа цусан дахь глюкоз хурдан буурдаг (төрсний дараах ихэсийн дааврын түвшин буурах нөхцөлд). Үүний зэрэгцээ богино хугацааны (2-4 хоног) инсулины хэрэгцээ жирэмсэн болохоос бага байдаг. Дараа нь аажмаар цусан дахь сахарын хэмжээ нэмэгддэг.Төрсний дараах үеийн 7-21 дэх өдөр жирэмсэн болохоос өмнө ажиглагдсан түвшинд хүрдэг.
Жирэмсэн эмэгтэйчүүдийн кетоацидозын эрт үеийн токсикоз
Жирэмсэн эмэгтэй өдөрт 1.5-2.5 л хэмжээтэй давсны уусмалаар, мөн амаар 2-4 л / хоног хийгүй усаар аажмаар (аажмаар, жижиг уусмалаар) шингэн сэлбэх шаардлагатай байдаг. Жирэмсэн эмэгтэйн хоолны дэглэмийн туршид нухсан хоолыг, нүүрс ус (үр тариа, жүүс, вазелин), давслахаас гадна илүүдэл өөх тосыг оруулахгүй байхыг зөвлөж байна. Гликемийн хэмжээ 14.0 ммоль / л-ээс бага байвал инсулиныг 5% -ийн глюкозын уусмалын цаана ууна.
Төрсний менежмент 8, 9
Төлөвлөсөн эмнэлэгт хэвтэх эмчилгээ:
• хүргэх оновчтой хугацаа нь 38-40 долоо хоног,
• Хүргэлтийн хамгийн оновчтой арга - төрсний дараа (цаг тутамд) гликемийн нарийн хяналттай байгалийн төрөлт сувгаар дамжих.
Кесар мэс заслын хэсгийн заалт:
• яаралтай хүргэх эх барихын үзүүлэлт (төлөвлөсөн / яаралтай),
• чихрийн шижин өвчний хүнд буюу дэвшилтэт хүндрэлүүд.
Чихрийн шижинтэй жирэмсэн эмэгтэйд төрөх хугацаа нь өвчний хүнд байдал, нөхөн олговрын зэрэг, ургийн функциональ байдал, эх барихын хүндрэл зэргийг харгалзан дангаар нь тодорхойлно.
1-р хэлбэрийн чихрийн шижинтэй өвчтөнд төрөлтийг төлөвлөхдөө түүний үйл ажиллагааны тогтолцооны хожуу боловсрох боломжтой тул ургийн төлөвшлийн зэргийг үнэлэх шаардлагатай.
Чихрийн шижин, ургийн макрози өвчтэй жирэмсэн эмэгтэйчүүдэд үтрээний хэвийн төрөлт, хөдөлмөрийн индукц, кесар хагалгааны үед үүсэх хүндрэлүүдийн талаар мэдээлж байх ёстой.
Фетопатийн аливаа хэлбэр, глюкозын тогтворгүй байдал, чихрийн шижин өвчний хожуу үеийн явц, ялангуяа "өндөр эх барих эрсдэлтэй" бүлгийн жирэмсэн эмэгтэйчүүдэд эрт хүргэх асуудлыг шийдвэрлэх шаардлагатай.
Хүргэлтийн инсулин эмчилгээ 8, 9
Байгалийн төрөлтөөр:
• гликемийн түвшинг 4.0-7.0 ммоль / л-ийн хооронд байлгах шаардлагатай. Өргөтгөсөн инсулиныг үргэлжлүүлэн хэрэглээрэй.
• Хөдөлмөрийн үеэр хооллохдоо богино хэмжээний инсулин хэрэглэснээр хэрэглэсэн XE хэмжээг нөхөх ёстой (Хавсралт 5).
• Гликемийн хяналтыг 2 цаг тутамд хийдэг.
• Гликемийн хэмжээ 3.5 ммоль / л-ээс бага байвал 200 мл-ийн 5% -ийн глюкозын уусмалыг судсаар тогтооно. Гликеми 5.0 ммоль / л-ээс доош байвал нэмэлт 10 г глюкоз (амны хөндийд уусдаг). Гликемийн хэмжээ 8.0-9.0 ммоль / л-ээс их байвал 1 инсулин энгийн инсулин, 10.0-12.0 ммоль / л 2 нэгжтэй, 13.0-15.0 ммоль / L -3 нэгжээр судсаар тарьдаг. , 16,0 ммоль / л-ээс дээш гликемитэй - 4 нэгж.
Шингэн алдалт, давсны уусмалаар судсанд уусах,
• 2-р хэлбэрийн чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд инсулин бага хэрэглэдэг (өдөрт 14 нэгж хүртэл) хөдөлмөрийн явцад инсулин шаардагддаггүй.
Хөдөлмөрийн хөлсөөр:
• мэс засал хийлгэсэн өдөр өглөө өгөгдсөн инсулины тунг өгдөг (нормогликеми, тунг 10-20% -иар бууруулж, гипергликеми, сунгасан инсулины тунг залруулгагүйгээр өгдөг, мөн нэмэлт 1-4 нэгж богино инсулин өгдөг).
• Чихрийн шижин өвчтэй эмэгтэйчүүдэд төрөх үед ерөнхий мэдээ алдуулалтыг хэрэглэсэн тохиолдолд цусан дахь глюкозын түвшинг тогтмол хянах (30 минут тутамд), ураг төрөхөөс эхлээд эмэгтэй хүн ерөнхий мэдээ алдуулалтаас бүрэн сэргээгддэг.
• Гипогликемийн эмчилгээний цаашдын тактик нь байгалийн төрөлттэй ижил төстэй байдаг.
• Мэс засал хийснээс хойшхи хоёр дахь өдөр, хоол хүнсэндээ хязгаарлагдмал хоол хүнс хэрэглэсэн тохиолдолд инсулины тунг 50% -иар бууруулж (өглөө өглөө уух болно), 6,0 ммоль / л-ээс дээш гликеми бүхий хоол идэхээс өмнө богино инсулин 2-4 нэгжээр буурдаг.
Чихрийн шижин өвчний хөдөлмөрийн менежментийн онцлог
• тасралтгүй кардиотографийн хяналт,
• өвдөлтийг намдаах эм.
Чихрийн шижин өвчний дараах төрөлтийн менежмент
Хүүхэд төрсний дараа 1-р хэлбэрийн чихрийн шижинтэй эмэгтэйчүүдэд болон хөхүүл эхэн үед удаан хугацааны инсулины тунг 80-90% -иар бууруулж, гликемийн хувьд хоол тэжээлийн өмнө богино инсулин тун нь ихэвчлэн 2-4 нэгжээс хэтрэхгүй байдаг (төрсний дараа 1-3 хоногийн турш). Аажмаар, 1-3 долоо хоногийн дотор инсулины хэрэгцээ нэмэгдэж, инсулины тун нь жирэмсний өмнөх түвшинд хүрдэг. Иймд:
• ихэс үүссэнээс хойш төрсөн эхний өдрөөс эрэлт хэрэгцээ огцом буурч байгааг харгалзан инсулины тунг тохируулах (жирэмсний өмнө анхны тунг буцааж өгөхөд 50% ба түүнээс дээш),
• хөхөөр хооллохыг зөвлөж байна (эхэд гипогликеми үүсэх боломжтойг анхааруулаарай!),
• дор хаяж 1.5 жил жирэмслэлтээс хамгаалах үр дүнтэй арга.
Чихрийн шижинтэй жирэмсэн эмэгтэйчүүдэд насос инсулины эмчилгээний давуу талууд
• NPI (инсулин шахуурга) хэрэглэдэг эмэгтэйчүүд HbAlc-ийн зорилтот түвшинд хүрэх магадлал өндөр байдаг. Лабораторийн үзүүлэлтүүд
* Чихрийн шижин өвчний архаг хүндрэл, дагалдах өвчин, нэмэлт эрсдэлт хүчин зүйлсийн шинж тэмдэг илэрвэл үзлэгийн давтамжийн талаархи асуудлыг бие даан шийдвэрлэнэ.
Хүснэгт 16 Чихрийн шижин өвчтэй өвчтөнд динамик хяналт хийхэд шаардлагатай багаж хэрэгслийн үзлэгийн жагсаалт * 3, 7
| Багажийн үзлэг | Судалгааны давтамж |
| Глюкозын байнгын хяналт шинжилгээ (LMWH) | Үзүүлэлтүүдийн дагуу улиралд 1 удаа - илүү олон удаа |
| Цусны даралтыг хянах | Эмч дээр очих бүрдээ |
| Хөлийн үзлэг ба хөлний мэдрэмжийн үнэлгээ | Эмч дээр очих бүрдээ |
| Доод мөчний мэдрэлийн эмгэг | Жилд нэг удаа |
| ЭКГ | Жилд нэг удаа |
| Тоног төхөөрөмжийн үзлэг, тарилгын талбайн үзлэг | Эмч дээр очих бүрдээ |
| Цээжний рентген зураг | Жилд нэг удаа |
| Доод мөч, бөөрний судасны хэт авиан | Жилд нэг удаа |
| Хэвлийн хөндийн хэт авиан | Жилд нэг удаа |
* Чихрийн шижин өвчний архаг хүндрэл, дагалдах өвчин, нэмэлт эрсдэлт хүчин зүйлсийн шинж тэмдэг илэрвэл үзлэгийн давтамжийн талаархи асуудлыг бие даан шийдвэрлэнэ.
• Төрсний дараа 6-12 долоо хоног GDM бүхий бүх эмэгтэйчүүд нүүрс усны солилцооны түвшинг дахин ангилахын тулд 75 г глюкоз агуулсан PHT-тай харьцдаг (Хавсралт 2),
• Ээж GDM-д хамрагдсан хүүхдэд нүүрс усны солилцооны төлөв, 2-р хэлбэрийн чихрийн шижин өвчнөөс урьдчилан сэргийлэх шаардлагатай байгаа талаар хүүхдийн эмч, ЦЕГ-т мэдээлэх шаардлагатай (Хавсралт 6).
Протоколд дурдсан оношлогоо, эмчилгээний аргуудын эмчилгээний үр ашиг, аюулгүй байдлын үзүүлэлтүүд.
• жирэмсэн эмэгтэйн нүүрс ус, липидийн солилцооны түвшин хэвийн хэмжээнд хүрэх, жирэмсэн эмэгтэйн цусны даралтыг хэвийн болгох,
• өөрийгөө хянах сэдлийг хөгжүүлэх,
• чихрийн шижин өвчний тодорхой хүндрэлээс урьдчилан сэргийлэх,
• жирэмслэлт ба төрөх үеийн хүндрэл байхгүй, бүрэн эрүүл хүүхэд төрөх.
Хүснэгт 17 GDM 2, 5-тай өвчтөнд зорилтот гликеми
| Шалгуур үзүүлэлт (глюкоз) | Зорилтот түвшин (плазмын тохируулсан үр дүн) |
| Хоосон ходоод дээр | |
| Хоолны өмнө | |
| Унтахаасаа өмнө | |
| 03.00 цагт | |
| Хоол идсэнээс 1 цагийн дараа |
Эмнэлэгт хэвтэх
PSD бүхий өвчтөнүүдийг эмнэлэгт хэвтүүлэх заалтууд 1, 4 *
Яаралтай эмнэлэгт хэвтэх заалт:
- Жирэмсэн үед чихрийн шижинтэй тэмцэх
- гипер / гипогликемийн прекома / кома
- кетоацидотик прекома ба кома,
- чихрийн шижин өвчний судасны хүндрэлийн явц (ретинопати, нефропати),
- халдвар, хордлого,
- яаралтай арга хэмжээ авах шаардлагатай эх барихын хүндрэлүүд.
Төлөвлөсөн эмнэлэгт хэвтэх шинж тэмдэг*:
- Бүх жирэмсэн эмэгтэйчүүд чихрийн шижинтэй бол эмнэлэгт хэвтэх шаардлагатай.
- Урьдчилан сэргийлэх чихрийн шижинтэй эмэгтэйчүүдийг жирэмсний дараахь хугацаанд төлөвлөсөн байдлаар эмнэлэгт хэвтүүлдэг.
Эхний эмнэлэгт хэвтэх инсулины хэрэглээ буурч, гипогликемийн эмгэг үүсэх эрсдэлтэй холбоотойгоор жирэмсний 12 долоо хоног хүртэлх хугацаанд эмнэлгийн эндокринологийн / эмчилгээний чиглэлээр явуулдаг.
Эмнэлэгт хэвтэх зорилго:
- жирэмслэх хугацааг уртасгах боломжийн асуудлыг шийдвэрлэх,
- Чихрийн шижин ба дагалдах экстрагениталь эмгэгийн бодисын солилцооны болон микроциркуляр эмгэгийг тодорхойлох, залруулах, Чихрийн шижин сургууль дээр (жирэмсний хугацааг сунгах үед) сургах.
Хоёр дахь эмнэлэгт хэвтэх жирэмсний 24-28 долоо хоногт хэвтэн эмчлэх эмчилгээнд хамрагдах боломжтой.
Эмнэлэгт хэвтэх зорилго: чихрийн шижингийн бодисын солилцооны болон микроциркуляр эмгэгийн динамикийг засах, хянах.
Гурав дахь эмнэлэгт хэвтэх жирэмсэн эх барихын эмгэг судлалын хэлтэст перинатал эмчилгээний 2-3 түвшинг бүсчилсэн байдлаар явуулсан болно.
- жирэмсний 36-38 долоо хоногт 1 ба 2-р хэлбэрийн чихрийн шижинтэй бол
- GDM-тай бол жирэмсний 38-39 долоо хоногт.
Эмнэлэгт хэвтэх зорилго нь урагийг үнэлэх, инсулины эмчилгээг залруулах, хүргэх арга, хугацааг сонгох явдал юм.
* Чихрийн шижин өвчтэй тохиолдолд жирэмсэн эмэгтэйчүүдийг амбулаторийн нөхцөлд хангалттай эмчлэх боломжтой.
Эх сурвалж, уран зохиол
- Казахстан улсын Эрүүл мэндийн яамны Эрүүл мэндийн салбарын шинжээчдийн комиссын хуралдааны тэмдэглэл, 2014 он
- 1. Дэлхийн эрүүл мэндийн байгууллага. Чихрийн шижин өвчний тодорхойлолт, оношлогоо, ангилал: ДЭМБ-ын зөвлөлдсөний тайлан. 1-р хэсэг: Чихрийн шижингийн оношлогоо, ангилал. Женева, Дэлхийн Эрүүл Мэндийн Байгууллага, 1999 (ДЭМБ / ҮСХ / NCS / 99.2). 2 Америкийн чихрийн шижинтэй тэмцэх. Чихрийн шижин өвчний үеийн эмнэлгийн тусламж үйлчилгээний стандарт. Чихрийн шижингийн эмчилгээ, 2014, 37 (1). 3. Чихрийн шижин өвчтэй өвчтөнд мэргэшсэн эмнэлгийн тусламж үзүүлэх алгоритмууд. Эд. I.I. Дедова, M.V. Шестакова. 6-р дугаарт. М., 2013. 4. Дэлхийн эрүүл мэндийн байгууллага. Чихрийн шижин өвчний оношлогоонд гликатлаг гемоглобин (HbAlc) хэрэглэх. ДЭМБ-ын зөвлөгөөний товчилсон тайлан. Дэлхийн эрүүл мэндийн байгууллага, 2011 он (ДЭМБ / NMH / CHP / CPM / 11.1). 5. Оросын үндэсний зөвшилцөл "Жирэмсний чихрийн шижин: оношлогоо, эмчилгээ, төрсний дараах үеийн хяналт" / Дедов II, Краснопольский В.И., Сухих Г.Т. Ажлын хэсгийн нэрийн өмнөөс // Чихрийн шижин. - 2012. - № 4. - S. 4-10. 6. Нурбекова А.А. Чихрийн шижин (оношлогоо, хүндрэл, эмчилгээ). Сурах бичиг - Алматы. - 2011 .-- 80 сек. 7. Базарбекова Р.Б., Зельцер М.Е., Абубакирова Ш.С. Чихрийн шижин өвчний оношлогоо, эмчилгээний талаар зөвшилцсөн. Алматы, 2011. 8. Перинатологийн сонгосон асуудлууд. Профессор Р.Я.Надисаузкен бичсэн. Нийтлэгч Литва. 2012 он 652 х. 9. Эх барихын үндэсний удирдлагын менежмент, Э.К Айламазян, М., 2009 он. 10. Жирэмсэн үед чихрийн шижин өвчний талаарх NICE протокол, 2008 он. 11. Насосны суурилсан инсулин эмчилгээ, глюкозын тасралтгүй хяналт шинжилгээ. John Pickup-ийн бичсэн. OXFORD, UNIVERSITY Press, 2009. 12.I. Блумер, Э. Хадар, Д. Хадден, Л. Йованович, Ж.Местман, М. Хасс Мурад, Ю. Йогев. Чихрийн шижин ба жирэмслэлт: Дотоод шүүрлийн нийгэмлэгийн эмнэлзүйн удирдамж. J Clin Endocrinol Metab, 11-р сарын 2-13, 98 (11): 4227-4249.
Мэдээлэл
III. ПРОТОКОЛЫГ ХАМТДАА АЖИЛЛАГАА
Мэргэшлийн мэдээлэл бүхий протокол боловсруулагчдын жагсаалт:
1. Нурбекова А.А., доктор, KazNMU-ийн Эндокринологийн тэнхимийн профессор
2. Дощанова А.М. - АУ-ны доктор, профессор, дээд зэрэглэлийн эмч, "БМЯ" ХК-ийн эх барих, эмэгтэйчүүдийн тасгийн эрхлэгч,
3. Садыбекова Г.Т.- анагаахын шинжлэх ухааны нэр дэвшигч, дэд профессор, дээд зэрэглэлийн эндокринологич, "БМЯ" ХК-ийн Дотоод өвчин судлалын тэнхимийн дэд профессор.
4. Ахмадар Н.С., доктор, клиникийн ахлах фармакологич, "ҮСҮТ" ХК
Ашиг сонирхлын зөрчилгүй болохыг илэрхийлэх: үгүй шүү.
Шүүмжлэгч:
Косенко Татьяна Францевна, анагаахын шинжлэх ухааны нэр дэвшигч, АГИУВ-ийн эндокринологийн тэнхимийн дэд профессор
Протоколыг эргэн харах нөхцөлийг заана. протоколыг 3 жилийн дараа хянан шалгах, эсвэл илүү өндөр түвшний нотолгоо бүхий оношилгоо / эмчилгээний шинэ аргыг бий болгох.
Хавсралт 1
Жирэмсэн эмэгтэйчүүдэд чихрийн шижингийн оношлогоо нь зөвхөн венийн сийвэн дэх глюкозын түвшинг лабораторийн шинжилгээний үндсэн дээр явуулдаг.
Туршилтын үр дүнг тайлбарлахыг эх барих эмэгтэйчүүдийн эмч, эмчилгээний эмч, ерөнхий эмч хийдэг. Жирэмслэлтийн үед нүүрс усны солилцоог зөрчсөн гэсэн баримтыг тогтоохын тулд эндокринологичоос тусгай зөвлөгөө авах шаардлагагүй.
Жирэмсэн үед нүүрс усны солилцооны эмгэгийг оношлох 2 үе шаттайгаар явуулсан.
1 ХУРД. Жирэмсэн эмэгтэй 24 долоо хоног хүртэлх хугацаанд ямар нэгэн мэргэжлийн эмчтэй анх уулзахдаа дараахь судалгааны аль нэгийг заавал хийх шаардлагатай.
- венийн сийвэнгийн глюкозыг мацаг барих (венийн сийвэн дэх глюкозыг дор хаяж 8 цаг, 14 цагаас хэтрэхгүй хугацаагаар урьдчилсан мацаг барьсны дараа тодорхойлно);
- Гликохемоглобины стандартчиллын үндэсний хөтөлбөр (NGSP) -ийн дагуу баталгаажсан, DCCT-т батлагдсан жишиг утгын дагуу стандартчилагдсан тодорхойлох аргыг ашиглан HbA1c (Diabet Control and Complications Study),
- хоол хүнс хэрэглэхээс үл хамааран венийн сийвэн дэх глюкозыг өдрийн аль ч цагт.
Хүснэгт 2 Жирэмсний 2, 5-ийн хугацаанд манифест (анх илэрсэн) чихрийн шижинийг оношлох венийн плазмын глюкозын босго хэмжээ
| Жирэмсэн эмэгтэйчүүдийн чихрийн шижин өвчний илрэл (анх илэрсэн) 1 | |
| Венийн сийвэнгийн глюкозыг мацаг барих | ≥7.0 ммоль / л байна |
| HbA1c 2 байна | ≥6,5% |
| Өдөрт эсвэл хоолны цаанаас үл хамааран венийн сийвэнгийн глюкоз | ≥11.1 ммоль / л байна |
1 Хэрэв хэвийн бус утгыг анх удаа олж авсан бөгөөд гипергликемийн шинж тэмдэг илрээгүй бол жирэмсний үеийн чихрийн шижингийн урьдчилсан оношийг стандарт шинжилгээ хийлгэх замаар венийн сийвэнгийн глюкоз эсвэл HbA1c-ээр мацаг барьж баталгаажуулна. Хэрэв гипергликемийн шинж тэмдэг илэрвэл чихрийн шижингийн хүрээг тодорхойлох (гликеми эсвэл HbA1c) нь чихрийн шижингийн оношийг тогтооход хангалттай байдаг. Хэрэв манифест чихрийн шижин илэрсэн бол ДЭМБ-ын одоогийн ангиллын дагуу жишээлбэл, 1-р хэлбэрийн чихрийн шижин, 2-р хэлбэрийн чихрийн шижин гэх мэт оношлогооны аль ч ангилалд аль болох түргэн хамрагдах ёстой.
2 HbA1c нь Гликохемоглобины стандартчиллын үндэсний хөтөлбөр (NGSP) -ийн дагуу баталгаажуулсан бөгөөд DCCT-т хүлээн авсан лавлагааны утгын дагуу стандартчилагдсан (Чихрийн шижинтэй тэмцэх, эмчлэх судалгаа).
Судалгааны үр дүн нь манифест (анх илэрсэн) чихрийн шижингийн ангилалд тохирч байвал түүний төрлийг зааж, цаашдын эмчилгээг эндокринологич руу шилжүүлнэ.
Хэрэв HbA1c түвшин Эхний удаа GDM
1 Зөвхөн венийн плазмын глюкозыг туршина. Бүхэл бүтэн хялгасан судасны дээжийг хэрэглэхийг зөвлөдөггүй.
2 Жирэмсний аль ч үе шатанд (венийн сийвэн дэх глюкозын түвшинг хэмжихэд нэг хэвийн бус утга хангалттай байдаг).
Жирэмсэн эмэгтэйчүүд анх удаа хэрэглэж байхдаа BMI ≥25 кг / м2 ба дараах байдалтай эрсдлийн хүчин зүйлүүд 2, 5-ыг барьсан Далд чихрийн шижингийн 2 хэлбэрийг илрүүлэх HRT (хүснэгт 2):
• суурин амьдралын хэв маяг
• Чихрийн шижин өвчтэй 1-р эгнээний хамаатан садан
• Их хэмжээний ураг (4000 гр-аас дээш), төрөлт буюу жирэмсний үеийн чихрийн шижин өвчтэй эмэгтэйчүүд
• цусны даралт ихсэх (≥140 / 90 мм м.у.б эсвэл АГ-ийн эмчилгээ)
• HDL түвшин 0.9 ммоль / л (эсвэл 35 мг / дл) ба / эсвэл триглицерид 2,82 ммоль / л (250 мг / дл)
• HbAlc the 5.7% нь глюкозын хүлцэл буурсан буюу мацаг барих глюкозын бууралт
• зүрх судасны өвчний түүх
• инсулины эсэргүүцэлтэй холбоотой бусад эмнэлзүйн нөхцөл байдал (хэт таргалалт, ацитоз nigrikans гэх мэт)
• поликистик өндгөвчний хам шинж
2 ХУРД - жирэмсний 24-28 дахь долоо хоногт хийгддэг.
Бүх эмэгтэйчүүдэд, жирэмсний эхэн үед чихрийн шижин илрээгүй тохиолдолд GDM-ийн оношлогоонд PGTT нь 75 г глюкозоор хийдэг (Хавсралт 2).
Хүснэгт 4 ГДМ 2, 5 оношлох венийн плазмын глюкозын босго хэмжээ
| GDM, 75 г глюкоз агуулсан амны хөндийн глюкозын хүлцэл тест (PGTT) | |
| Венийн плазмын глюкоз 1,2,3 | ммоль / л байна |
| Хоосон ходоод дээр | ≥ 5.1, гэхдээ |
| 1 цагийн дараа | ≥10,0 |
| 2 цагийн дараа | ≥8,5 |
1 Зөвхөн венийн плазмын глюкозыг туршина. Бүхэл бүтэн хялгасан судасны дээжийг хэрэглэхийг зөвлөдөггүй.
2 Жирэмсний аль ч үе шатанд (венийн сийвэн дэх глюкозын түвшинг хэмжихэд нэг хэвийн бус утга хангалттай байдаг).
3 75 г глюкоз агуулсан PHTT-ийн үр дүнгээс үзэхэд гурваас давсан венийн плазмын глюкозын доод тал нь нэгээс бага байх нь GDM-ийн оношийг тогтооход хангалттай юм. Анхан шатны хэмжилтэд хэвийн бус утгыг хүлээн авбал глюкозын ачаалал хийгдэхгүй, хоёр дахь цэгт хэвийн бус утгыг хүлээн авбал гуравдахь хэмжилт хийх шаардлагагүй болно.
Мацаг барих глюкоз, глюкометр бүхий санамсаргүй цусан дахь глюкоз, шээсний глюкоз (литмусын шээсний шинжилгээ) нь GDM-ийг оношлоход зөвлөдөггүй.
Хавсралт 2
PGTT хийх журам
75 г глюкоз агуулсан PGTT нь жирэмсэн үед нүүрс усны солилцооны эмгэгийг илрүүлэх аюулгүй ачааллын оношлогоо юм.
PHT-ийн үр дүнг тайлбарыг аль ч мэргэжлийн эмч хийж болно: эх барих, эмэгтэйчүүдийн эмч, ерөнхий эмч, эндокринологич.
Туршилтыг судалгаанаас 3-аас доошгүй хоногийн өмнө тогтмол хоол тэжээлийн үндсэн дээр (өдөрт дор хаяж 150 гр нүүрс ус) хийдэг. Шалгалтыг өглөө 8-14 цагийн мацаг барьсны дараа өглөө хоосон ходоодонд хийдэг. Сүүлийн хоолонд 30-50 г нүүрс ус агуулсан байх ёстой. Ундны ус уухыг хориглоно. Туршилтын үеэр өвчтөн сууж байх ёстой. Туршилт дуустал тамхи татахыг хориглоно. Цусан дахь глюкозын түвшинд нөлөөлдөг эмийг (нүүрс ус агуулсан мультивитамин, төмрийн бэлдмэл, глюкокортикоид, β-хориглогч, β-адренергик агонистууд) боломжтой бол шинжилгээ хийсний дараа авна.
PGTT хийгдээгүй байна:
- жирэмсэн эхийн хоруу хордлого (бөөлжих, дотор муухайрах),
- шаардлагатай бол орон дээр хатуу амрах (моторт горим өргөжих хүртэл туршилтыг хийхгүй),
- цочмог үрэвсэлт буюу халдварт өвчний үед
- архаг нойр булчирхайн үрэвсэл хурцадмал байдал, эсвэл хогийн синдром (resched ходоодны синдром).
Венийн плазмын глюкозын шинжилгээ зөвхөн лабораторид хийдэг биохимийн анализ эсвэл глюкозын анализатор дээр.
Туршилтанд өөрөө зөөврийн хяналтын хэрэгслийг (глюкометр) ашиглахыг хориглоно.
Цусны дээжийг хадгалалтын бодис агуулсан хүйтэн туршилтын хоолойд (илүү зохимжгүй вакуум) хийдэг: натрийн фторид (1 мл бүх цусанд 6 мг) нь аяндаа гликолиз үүсэхээс сэргийлж энолазын ингибитор, түүнчлэн EDTA эсвэл натрийн цитратыг антикоагулянт болгодог. Туршилтын хоолойг мөсөн усанд хийнэ. Дараа нь тэр даруй (дараагийн 30 минутаас хэтрэхгүй) цусыг сийвэн ба үүссэн элементүүдийг салгахын тулд центрифугалдаг. Плазмыг өөр нэг хуванцар хоолой руу шилжүүлдэг. Энэхүү биологийн шингэн дэх глюкозыг хэмждэг.
Туршилтын алхамууд
1-р шатБайна. Венийн цусны сийвэнгийн мацаг барих эхний дээжийг авсны дараа глюкозын хэмжээг шууд хэмждэг, учир нь Манифест (анх илэрсэн) чихрийн шижин буюу GDM-ийг илэрхийлсэн үр дүнг хүлээн авсны дараа глюкозын ачаалал байхгүй, шинжилгээ зогсох болно. Хэрэв глюкозын түвшинг шууд тодорхойлох боломжгүй бол шинжилгээг үргэлжлүүлж, эцэс төгсгөлд нь хүргэдэг.
2-р шатБайна. Шинжилгээг үргэлжлүүлэхдээ өвчтөн 250-300 мл дулаан (37-40 ° С) ууссан 75 г хуурай (ангидрит эсвэл усгүй) глюкозоос бүрдсэн глюкозын уусмалыг 5 минутын турш ууна. Хэрэв глюкозын моногидратыг хэрэглэвэл шинжилгээнд 82.5 г бодис шаардлагатай болно. Глюкозын уусмалыг эхлүүлэх нь туршилтын эхлэл гэж тооцогддог.
3-р шатБайна. Венийн сийвэн дэх глюкозын түвшинг тодорхойлох дараахь цусны дээжийг глюкоз аажмаар 1, 2 цагийн дараа авна. 2-р цусны дээж авсны дараа GDM-ийг харуулсан үр дүнг хүлээн авсны дараа шинжилгээг цуцална.
Хавсралт 3
LMWH системийг орчин үеийн арга болгон гликемийн өөрчлөлтийг оношлох, хэв маяг, давтагдах хандлагыг тодорхойлох, гипогликеми илрүүлэх, эмчилгээний залруулга хийх, гипогликемийн эмчилгээг сонгох зэрэг нь өвчтөнийг сургах, тэдний эмчилгээнд оролцоход тусалдаг.
NMH нь гэртээ өөрийгөө хянахтай харьцуулахад илүү орчин үеийн, үнэн зөв арга юм. NMH нь 5 минут тутамд эсийн доторхи глюкозын хэмжээг (өдөрт 288 хэмжилт) хэмжих боломжийг олгодог бөгөөд эмч, өвчтөнд глюкозын түвшин, түүний агууламжийн чиг хандлагын талаар нарийвчилсан мэдээлэл өгөхөөс гадна гипо- болон гипергликемийн түгшүүртэй дохиолол өгдөг.
NMH-ийн үзүүлэлтүүд:
- зорилтот түвшнээс өндөр HbA1c түвшинтэй өвчтөнүүд,
- HbA1c түвшин болон өдрийн тэмдэглэлд хамрагдсан шалгуур үзүүлэлтүүдийн хоорондох зөрүүтэй өвчтөнүүд,
- гипогликеми өвчтэй, эсвэл гипогликемийн эхлэхэд мэдрэмтгий гэж сэжиглэж буй өвчтөнд;
- эмчилгээг засахад саад болох гипогликемийн айдас бүхий өвчтөнүүд,
- гликемийн өндөр өөрчлөлттэй хүүхдүүд,
- жирэмсэн эмэгтэйчүүд
- өвчтөний боловсрол, тэдгээрийн эмчилгээнд хамрагдах,
- гликемийн өөрийгөө хянах чадваргүй өвчтөнүүдийн зан төлөвийн өөрчлөлт.
Хавсралт 4
Чихрийн шижин өвчтэй жирэмсэн эмэгтэйчүүдэд зориулсан жирэмсний тусгай тасалдал